Роботическая экстралеваторная брюшно-промежностная экстирпация прямой кишки с трансабдоминальным пересечением леваторов в литотомическом положении пациента
Введение
В 2014 г. у жителей России впервые выявлены 25 230 новых случаев рака прямой кишки (РПК), из которых 23,5 % – уже на IV стадии 1. Прирост абсолютного числа заболевших раком прямой кишки с 2005 по 2015 г. составил 31,3 на 100 тыс. населения 2. На сегодняшний день основным методом лечения РПК, определяющим ближайшие и отдаленные результаты, остается хирургический 3. В 2015 г. применение хирургического метода в качестве самостоятельного вида радикального лечения при РПК отмечено в 54,7 % случаев 2.
История развития хирургии РПК насчитывает немногим менее двух веков. В 1826 г. J. Lisfranc впервые выполнил ампутацию прямой кишки по поводу рака 4. Несомненно, за прошедшие 2 столетия методика операций и хирургический инструментарий многократно менялись и совершенствовались, пока не утвердились в современном виде. Удивительно, но первым радикальным хирургическим вмешательством при РПК, эффективно применяемым до настоящего времени, была брюшно-промежностная экстирпация (БПЭ) прямой кишки. Ее эволюция шла по пути упрощения технических приемов и сокращения времени операции. Впервые методику операции предложил V. Czerny в 1884 г. 5. Однако основная роль в изучении и популяризации метода принадлежит W.E. Miles 6. В своем исследовании он пришел к заключению, что распространение опухолевого процесса прямой кишки идет в 3 направлениях: в сторону ишиоректальной клетчатки, в направлении подвздошных сосудов и по ходу верхней прямокишечной артерии в сторону нижней брыжеечной артерии. Это позволило ему детально разработать и обосновать принципы и алгоритм выполнения более агрессивного оперативного вмешательства. Кроме того, автор акцентировал внимание на том, что мышцы, поднимающие задний проход, должны пересекаться на как можно большем расстоянии от стенки кишки, на уровне прикрепления их к костям таза. В описанной W.E. Miles методике промежностный этап выполнялся в положении пациента на правом боку. В 1934 г. L.A. Kirsner предложил двухбригадный метод выполнения БПЭ в положении больного для камнесечения, в 1939 г. O.V. Lloyd-Davies предложил располагать пациента на спине с разведенными и поднятыми ногами (положение Тренделенбурга). И наконец, только в конце 50-х годов ХХ века, после публикаций O.V. Lloyd- Davies 7 и R.L. Shmitz 8, широкое распространение получила двухбригадная (или однобригадная) методика БПЭ, когда пациент находится в положении на спине с разведенными и поднятыми ногами.
Кроме того, одной из важнейших разработок, существенно повлиявших на результаты хирургического лечения данной категории больных, стала популяризированная в 1982 г. R.J. Heald тотальная мезоректумэктомия (ТМЭ) 9, 10.
Тем не менее при БПЭ прямой кишки по поводу низкого РПК частота опухолепозитивного циркулярного края резекции (ЦКР) существенно больше по сравнению с внутрибрюшными резекциями, выполняемыми по поводу опухолей, расположенных выше. Некоторые исследователи 11–13 объясняют это анатомическими особенностями нижнеампулярного отдела прямой кишки, где под мезоректальной фасцией содержится небольшое количество жировой клетчатки, и даже тщательное следование в межфасциальном слое не может обеспечить должную радикальность вмешательства.
Неудовлетворительные результаты лечения низкого РПК привели к необходимости поиска более радикального объема оперативного вмешательства. В 2007 г. T. Holm продемонстрировал технику экстралеваторной БПЭ (ЭлБПЭ), прямой кишки, так называемой цилиндрической, суть которой сводится к широкой резекции леваторов у места их прикрепления к костям таза. Особенность предложенной им методики состоит в том, что перед выполнением промежностного этапа вмешательства пациента переворачивают в положение на живот с разведенными в стороны ногами (prone position, или jack-knife position – положение перочинного ножа), что улучшает визуализацию и обеспечивает более радикальное удаление опухоли при локализации ее в нижнеампулярном отделе. Исследование показало, что применение расширенной БПЭ снизило частоту положительных краев резекции и число послеоперационных осложнений 14.
К настоящему моменту представлены достаточно убедительные доказательства того, что ЭлБПЭ является одним из возможных путей улучшения результатов лечения низкого РПК 15, 16. Исследования показывают, что при выполнении ЭлБПЭ снижается риск интраоперационной перфорации стенки кишки с 28,2 до 8,2 %, достигается наиболее надежный опухоленегативный ЦКР (с 49,6 до 20,3 %). Тем самым снижается количество местных рецидивов опухоли и повышается выживаемость у данного контингента больных 13, 17.
Необходимость изменения позы пациента в ходе операции, а именно переворот его на живот в положение перочинного ножа, создает значимые неудобства как для хирурга, так и для анестезиолога и операционной сестры, требует дополнительного расходного материала. Кроме того, увеличивается продолжительность операции.
Сегодня благодаря развитию хирургической техники, инструментария, улучшению результатов малоинвазивной хирургии лапароскопия стала стандартом лечения пациентов с колоректальным раком. Преимущества лапароскопической колэктомии с точки зрения скорейшей реабилитации пациентов, уменьшения послеоперационного болевого синдрома и количества койко-дней были продемонстрированы в крупных исследованиях 18–20. Кроме того, к настоящему времени проведено достаточно исследований, показывающих безопасность и онкологическую оправданность лапароскопической хирургии РПК по сравнению с открытыми операциями по непосредственным и отдаленным результатам 22–27 .
Лапароскопически-ассистированная ЭлБПЭ прямой кишки с ТМЭ при низком РПК является безопасным и эффективным вмешательством и рекомендована в качестве операции выбора Европейской ассоциацией эндоскопических хирургов 28. Лапароскопически-ассистированная ЭлБПЭ ассоциирована с некоторыми преимуществами, такими как малая частота осложнений, сокращение койко-дней, снижение стоимости лечения и уменьшение потребности в интенсивной терапии. В 2013 г. группа китайских авторов 29 на материале 6 вмешательств показала возможность и безопасность выполнения лапароскопически-ассистированной ЭлБПЭ с трансабдоминальным пересечением леваторов без изменения положения тела.
Однако лапароскопический доступ имеет ряд ограничений, обусловленных анатомическими особенностями таза, ригидностью визуализирующей системы, длиной инструментов и возможностью их движений 20, тогда как робот daVinci избавлен от этих недостатков. Среди его преимуществ: трехмерная визуализация в формате высокой четкости, улучшенная эргономика, инструменты с большим количеством степеней свободы, элиминация тремора. Начальный опыт роботических резекций прямой кишки дал основания ожидать уменьшения частоты конверсий, снижения потребности в гемотрансфузиях, лучшего качества ТМЭ по сравнению с традиционной лапароскопической техникой 30.
Благодаря вышеперечисленным преимуществам роботической установки возможно выполнение ЭлБПЭ с трансабдоминальным пересечением леваторов с сохранением одного положения тела пациента в ходе всех этапов операции.
Роботическая БПЭ может быть выполнена с помощью полностью роботической (single docking) или гибридной лапароскопической методики, когда робот подключается после мобилизации сигмовидной кишки и лапароскопического пересечения сосудов. В своей работе мы предпочитаем полностью роботическую (single docking) методику.
Материалы и методы
Данное исследование представляет собой описание серии клинических наблюдений с проспективно собранной информацией. Показаниями для выполнения БПЭ были следующие:
- РПК с прорастанием в сфинктерный аппарат;
- РПК у пациентов, которым не планируется сфинктеросохраняющая операция в силу их общего состояния и сопутствующей патологии;
- рецидив РПК;
- рак анального канала, резистентный к химиолучевой терапии.
Анализировали все роботические БПЭ, выполненные в период с декабря 2015 г. по июнь 2016 г. Оцениваемые параметры включали основные интраоперационные характеристики, послеоперационные осложнения в течение 30 дней, а также данные патоморфологического исследования.
Методика роботической (single docking) операции
Расстановка портов. Под контролем зрения уста- навливаются 6 портов (рис. 1): 12-миллиметровый порт для камеры (С) располагается в точке на 2 см выше и правее от середины расстояния между мечевидным отростком и лобковым симфизом; 8-миллиметровый троакар (R1) для роботического манипулятора 1 устанавливается в точке пересечения правой среднеключичной линии и линии, соединяющей переднюю верхнюю ость крыла правой подвздошной кости с пупком. Второй 8-миллиметровый троакар (R3) для роботического манипулятора 3 устанавливается (на этапе мобилизации кишки и пересечения сосудов) в точке, находящейся на одной линии с портом для камеры и на 2–3 см ниже края реберной дуги. Третий 8-миллиметровый троакар (R2) для роботического манипулятора 2 устанавливается (на этапе мобилизации кишки и пересечения сосудов) в точке на 7–8 см ниже края левой реберной дуги и на 2 см кнутри от левой среднеключичной линии. Троакар (R4) для роботического манипулятора 3 (на этапе ТМЭ и пересечения леваторов) устанавливается в точке, симметричной троакару R1.
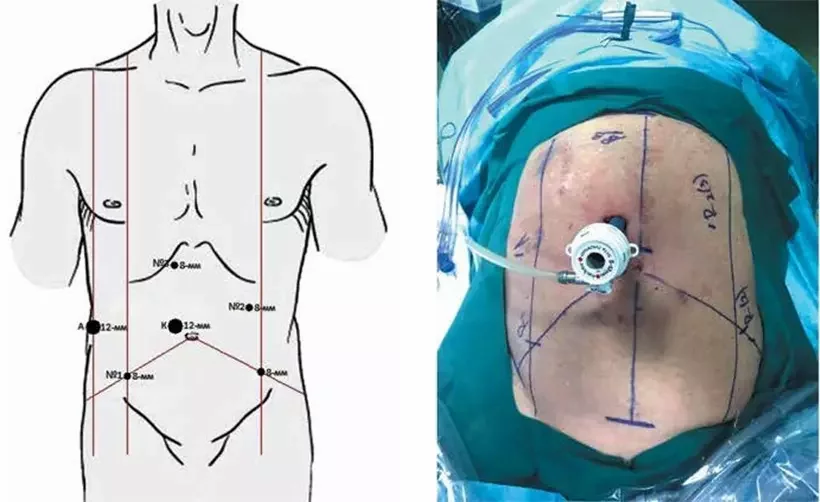 Рис. 1. Схема расположения троакаров при выполнении роботической экстралеваторной брюшно-промежностной экстирпации прямой кишки
Рис. 1. Схема расположения троакаров при выполнении роботической экстралеваторной брюшно-промежностной экстирпации прямой кишкиВ правой боковой области живота на 2 см кнаружи от среднеключичной линии на одном уровне с оптическим портом устанавливается 12-миллиметровый троакар для ассистента. Он может быть использован для заведения клипатора, эндоскопического степлера, электроотсоса и лапароскопического зажима для обеспечения необходимой тракции. Разметка точек установки портов производится только после инсуффляции СО2.
Позиционирование робота и докинг. Организация операционной стандартная для роботических операций на прямой кишке с учетом места расположения хирурга, ассистента, персонала операционной. Пациент укладывается в модифицированную литотомическую позицию в положении Тренделенбурга с правым отклонением операционного стола для выведения тонкой кишки из полости малого таза. Консоль пациента подкатывается со стороны левого бедра так, чтобы опора стойки была на уровне левой передней ости подвздошной кости и порта камеры (рис. 2).
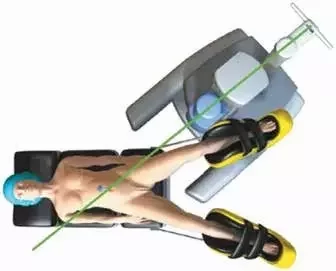 Рис. 2. Расположение консоли пациента относительно больного и операционного стола
Рис. 2. Расположение консоли пациента относительно больного и операционного столаУстановка манипуляторов робота и выбор инструментов. Камера устанавливается в порт С. Для визуализации предпочтительно использовать 2 лапароскопа. Первый лапароскоп с углом обзора 30° удобен на этапе мобилизации кишки и пересечения сосудов. Во время тазового этапа операции предпочтительно применять роботический лапароскоп с углом обзора 0°. Манипулятор 1 устанавливается в порт R1; манипуляторы 2 и 3 – в порты R2 и R3 соответственно. Монополярные ножницы помещаются в R1. Как альтернатива ножницам может быть использован монополярный крючок. Фенестрированный биполярный зажим устанавливается в R2 для фиксации, тракции и коагулирования сосудов. Второй фенестрированный зажим помещается в R3 для создания противотракции (рис. 3). Следует избегать захвата мезоректума в роботический граспер.
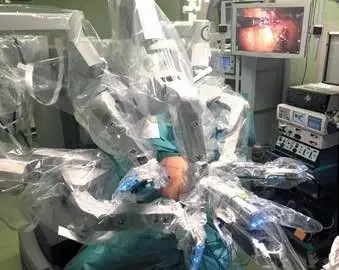 Рис. 3. Консоль пациента и манипуляторы робота после выполнения докинга и инсталляции инструментов
Рис. 3. Консоль пациента и манипуляторы робота после выполнения докинга и инсталляции инструментовТехнические аспекты выполнения операции. Мобилизация сигмовидной кишки начинается на уровне нижней брыжеечной артерии и проводится в медиально-латеральном направлении. Брыжейка сигмовидной кишки отводится кпереди, и диссекция начинается от мыса крестца. Рассекается париетальная брюшина вдоль медиального края абдоминальной аорты от правой общей подвздошной артерии на уровне мыса до нижней горизонтальной ветви двенадцатиперстной кишки. При выделении брыжеечной артерии следует избегать повреждения гипогастрального нервного сплетения. Диссекция продолжается в медиально-латеральном направлении в эмбриональном межфасциальном пространстве под контролем фасций Тольда и Героты. Ретроперитонеальные структуры, включая левый мочеточник и гонадные сосуды, отодвигаются кзади. Нижняя брыжеечная артерия (у устья либо дистальнее места отхождения левой ободочной артерии) скелетизируется, клипируется и пересекается (рис. 4). В отличие от роботической низкой передней резекции (НПР) прямой кишки при БПЭ мобилизация селезеночного изгиба не обязательна. Для формирования колостомы требуется меньшая длина ободочной кишки, чем при НПР. Ободочная кишка и вовсе может не требовать мобилизации для формирования стомы. Однако у некоторых пациентов (например, с избыточной массой тела) может потребоваться дополнительная мобилизация, необходимая для формирования стомы. По завершении мобилизации нисходящая ободочная кишка пересекается эндоскопическим линейным степлером выше места пересечения нижней брыжеечной артерии.
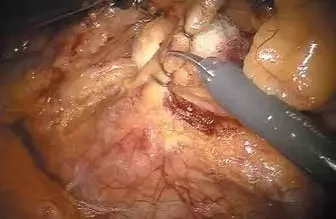 Рис. 4. Пересечение нижней брыжеечной артерии
Рис. 4. Пересечение нижней брыжеечной артерииТМЭ. Перед началом тазового этапа операции следует переместить манипуляторы робота. Манипулятор 1 остается в троакаре R1. Манипулятор 2 с фенестрированным граспером и биполярным коагулятором подключается к троакару R4, а манипулятор 3 перемещается и подключается к порту R2.
ТМЭ начинается у мыса крестца с использованием моно- и биполярного коагуляторов. Выделение проводится кзади, в то время как ассистент осуществляет тракцию прямой кишки краниально и кпереди. Бессосудистое пространство находится между пресакральной и мезоректальной фасциями. Диссекция продолжается латерально, с сохранением подчревного сплетения, которое расположено антеролатерально. Кпереди брюшина прямокишечно-пузырной или прямокишечно-влагалищной ямки рассекается в целях визуализации фасции Денонвилье. Точное следование в плоскости позади фасции Денонвилье позволяет предотвратить кровотечение из венозных сплетений, окружающих семенные пузырьки. Манипулятор 3 позволяет удерживать прямую кишку во время задней диссекции, латеральные стенки во время латеральной диссекции и мочевой пузырь или влагалище во время передней диссекции.
Пересечение леваторов. Диссекция леваторов идет в каудальном направлении и начинается с пересечения анокопчиковой связки. Следует обратить внимание на то, что выделение прямой кишки над леваторами, в отличие от традиционной НПР, не проводится.
Напротив, мышца должна быть широко мобилизована от прикрепления к костным структурам глубокого таза в комплексе с седалищно-прямокишечной жировой клетчаткой. Лимит задней диссекции может быть определен путем пальпации копчика и посредством пальцевого исследования прямой кишки снизу во время манипулирования роботическими инструментами над копчиком сверху (рис. 5).
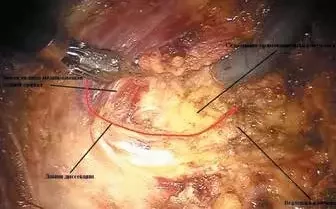 Рис. 5. Диссекция левых леваторов
Рис. 5. Диссекция левых леваторовПересечение леваторов продолжается кзади по срединной линии. Латеральный край резекции леваторов – это медиальный край запирательной фасции, где находятся автономные нервы и сосуды, начинающиеся от внутренней подвздошной артерии и впадающие в одноименную вену. Спереди диссекция продолжается вдоль плоскости кзади от фасции Денонвилье (задней стенки влагалища) по направлению к нижней апертуре таза. Максимальное внимание следует уделять предотвращению повреждения уретры у мужчин. Выделение продолжается дистально в седалищно-прямокишечную клетчатку настолько, насколько это возможно, пока не будет достигнута кожа промежности.
Промежностный этап и формирование стомы. Когда прямая кишка выделена и достигнут гемостаз, робота отключают. Пациента возвращают в позицию Тренделенбурга, и хирург делает циркулярный разрез в области заднего прохода от промежностного тела к копчику. Учитывая то, что леваторы были пересечены, плоскость диссекции быстро находится, и препарат удаляется через промежность (рис. 6). Промежностный разрез закрывается тремя рядами швов. Полость малого таза дренируется через промежность. Проводится ревизия брюшной полости. Формируется концевая колостома.
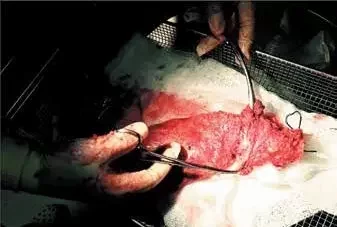 Рис. 6. Удаленный препарат
Рис. 6. Удаленный препаратРезультаты
За время исследования выполнено 5 роботических ЭлБПЭ прямой кишки по вышеописанной методике. Общая характеристика вошедших в исследование пациентов представлена в табл. 1.
Таблица 1. Характеристика пациентов
| Пол | Возраст, лет | Индекс массы тела, кг/м2 | Предшествующие операции на органах брюшной полости | Оценка состояния по шкале ASA, баллы | Данные предоперационной биопсии | Предоперационное стадирование (с) | Расстояние до нижнего края опухоли от Z-линии, см | Предоперационная химиолучевая терапия |
| Женский | 46 | 16,5 | Лапароскопическая холицистэктомия в 2015г. | 2 | Умеренно-дифференцированная аденокарцинома | T4N2M0 | На уровне Z-линии | Ксепода 2 г в сутки + лучевая терапия с суммарной очаговой дозой 50 Гр |
| Мужской | 81 | 23,2 | - | 3 | Умеренно-дифференцированная аденокарцинома | T3N0M0 | 1,0 | - |
| Женский | 77 | 22,3 | - | 3 | Высокодифференцированная аденокарцинома | T3N0M0 | 1,0 | - |
| Мужской | 69 | 25,2 | Резекция 2/3 желудка по Бильрот-2 в 2009г. | 3 | Высокодифференцированная аденокарцинома | T2N0M0 | На уровне Z-линии с инвазией во внутренний сфинктер | - |
| Мужской | 53 | 19,6 | - | 2 | Высокодифференцированная аденокарцинома | T4N1M0 | На уровне Z-линии с инвазией в левый леватор | Схема-Мейо + лучевая терапия с суммарной очаговой дозой 44 Гр |
В исследуемой группе отсутствовали пациенты с ожирением, 2 из 5 на дооперационном этапе получали химиолучевую терапию и у 1 пациента в анамнезе была обширная абдоминальная операция.
Интраоперационные характеристики пациентов представлены в табл. 2.
Таблица 2. Непосредственные результаты операции
| Время операции, мин | Интраоперационная кровопотеря, мл | Сроки восстановления функции кишки, сут | Послеоперационные осложнения | Продолжительность госпитализации, дни |
| 150 | 100 | 1 | - | 6 |
| 195 | Мин | 1 | - | 5 |
| 210 | Мин | 1 | - | 7 |
| 180 | Мин | 1 | - | 7 |
| 170 | Мин | 1 | Раннее послеоперационное внутритазовое кровотечение | 12 |
Время операции составило от 150 до 210 мин, кровопотеря была незначительной у всех пациентов. У 1 больного развилось послеоперационное осложнение – внутритазовое кровотечение, потребовавшее повторного вмешательства. Выполнены релапароскопия, санация, дренирование полости малого таза. Пациент в удовлетворительном состоянии выписан на 12-е сутки после операции. У всех больных перистальтика восстановилась на 1-е сутки после операции. Результаты оценки качества ТМЭ представлены в табл. 3.
Таблица 3. Патоморфологические результаты операций
| Качество ТМЕ (по Quirke) | Циркулярный край резекции | Число удаленных лимфатических узлов | Число пораженных лимфатических узлов | Послеоперационное стадирование |
| 3 | R0 | 18 | 4 | T3N2aM0 |
| 3 | R0 | 16 | 0 | T2N0M0 |
| 2 | R0 | 15 | 0 | T2N0M0 |
| 3 | R0 | 18 | 0 | T3N0M0 |
| 2 | R0 | 21 | 0 | T3N0M0 |
Ни у одного пациента не было глубоких дефектов мезоректальной фасции, у всех больных резекция была выполнена в объеме R0. Число удаленных лимфатических узлов было больше 12 (минимум 15) у всех пациентов.
Обсуждение
ТМЭ значительно уменьшает частоту локальных рецидивов и считается «золотым стандартом» в лечении рака прямой кишки. Однако преимущества ТМЭ при НПР не были доказаны при БПЭ. Считали, что это отражает бо´льшую частоту положительных краев резекции, приводящих к возникновению рецидивов и уменьшению выживаемости. Превышающая частота положительных ЦКР может объясняться отчасти формой резекции прямой кишки в виде песочных часов при традиционной БПЭ, когда визуализируется область нахождения опухоли вокруг аноректального кольца. ЭлБПЭ представляется как попытка уменьшить частоту положительных ЦКР, перфораций прямой кишки в нижних отделах и местных рецидивов. Эти преимущества достигнуты за счет широкой резекции леваторов, все преимущества минимально инвазивной хирургии – небольшую кровопотерю и раннее восстановление перистальтики и реабилитацию пациентов.
Выводы
Робот-ассистированное трансабдоминальное пересечение леваторов минимизирует риск повреждения сосудистых и нервных структур в области тазового дна и позволяет производить выделение под контролем зрения. Этот подход делает промежностную резекцию простой и быстрой, позволяет обойтись без переворачивания пациента на живот, что потенциально улучшает заживление раны в области промежности и ускоряет время операции.
Конфликт интересов: авторы заявляют об отсутствии конфликта интересов.
Финансирование: исследование проводилось без каких-либо сторонних финансовых средств или грантов
Контакты: Дмитрий Владимирович Гладышев gladyshevd@gmail.com