Результаты внедрения роботических технологий в программу малоинвазивного хирургического лечения рака ободочной кишки
Малоинвазивная хирургия завоевывает широкое признание в лечении рака толстой кишки. За последние 5 лет в развитых странах отмечается существенный прирост количества малоинвазивных операций [1-3,7,14,15]. Первые результаты лапароскопических резекций толcтой кишки были опубликованы в 1991 г. M. Jacobs и соавт. [4]. В рандомизированных исследованиях COLOR [5], CLASICC [6] продемонстрированы преимущества лапароскопических резекций в сравнении с открытыми операциями, такие как уменьшение выраженности послеоперационного болевого синдрома, сокращение сроков госпитализации, более быстрое восстановление функции кишечника. Роботическая хирургия является следующим этапом развития малоинвазивных технологий [13]. Развитие роботической колоректальной хирургии связано с внедрением в практическую медицину роботической системы da Vinci. Преимущество перед стандартной лапароскопической хирургией достигается за счет артикуляционных инструментов, стабильного 3D-изображения высокого разрешения, интегрированной информационной системы, более комфортных условий работы для хирурга [8]. Первые робот-ассистированные резекции толстой кишки были выполнены в 2001 г. P.A. Weber [9, 10]. В России первый опыт роботических операций на толстой кишке был опубликован Д.В.Гладышевым[13]. Несмотря на технологические превосходства, имеется и ряд недостатков, таких как отсутствие возможности пальпаторной оценки состояния тканей и степени их натяжения, статичность комплекса [7]. Широкое внедрение роботических технологий затрудняет относительно высокая стоимость оборудования и расходных материалов, отсутствие достаточных данных по непосредственным и отдаленным результатам роботических операций. P.E. Miller в ретроспективном анализе, посвященном сравнению лапароскопических и роботических операций, выделил преимущество роботических операций в снижении риска конверсий, меньшем количестве послеоперационных койко-дней, однако при этом требовалось большее время на операцию [12].
Цель исследования
Провести сравнительный анализ непосредственных результатов роботических и лапароскопических операций у больных раком различных отделов ободочной кишки выполненных в период с 2016 по 2019 год в ЦКБ с поликлиникой УД Президента РФ.
Материалы и методы
В одноцентровое ретроспективное исследование включены результаты лечения 136 пациентов, больных раком ободочной кишки, которым проводились малоинвазивные роботические и лапароскопические операции. Все пациенты были комплексно обследованы перед операцией с проведением колоноскопии, биопсии, компьютерной томографии, определением онкомаркеров.
Рандомизация пациентов на различные варианты малоинвазивного лечения осуществлялась в зависимости от наличия квот высокотехнологичной медицинской помощи, которые распределялись 50/50 между роботическими и лапароскопическими операциями. Все операции (лапароскопические и роботические) проводились одной бригадой хирургов с опытом лапароскопической хирургии более 500 операций.
Выполнялись следующие операции: правосторонняя гемиколэктомия (38 - РГ, 39 - ЛГ), левосторонняя гемиколэктомия (11 - РГ, 5 - ЛГ), резекция сигмовидной кишки (20 - РГ, 23 - ЛГ).
Расстановка портов и роботических «рук» производилась методом кроссовер-докинга (см рис.1 и рис.2). Использовался стандартный набор из трех троакаров диаметром 8 мм и двух троакаров диаметром 12мм. Основным принципом «кроссовер» докинга было использование параллельного расположения первой (ножницы) «руки» и второй (биполяр) рабочей «руки» daVinci, расставленных максимально широко по бокам от камеры, и третьей (граспер) руки, работающей в перпендикулярной плоскости (см рис.1).
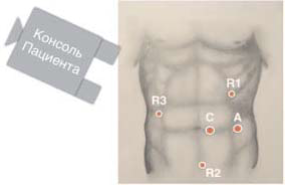
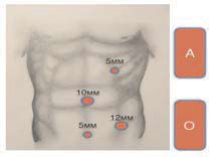 Рис.2. Схема расстановки троакаров и установки роботической консоли для роботической левосторонней гемиколэктомии / резекции сигмовидной кишки.
Рис.2. Схема расстановки троакаров и установки роботической консоли для роботической левосторонней гемиколэктомии / резекции сигмовидной кишки.
Для проведения всех лапароскопических операций использовались 2D-визуализация 4-5-го троакара диаметром 10, 12 и 5 мм, как показано на рис.3 и 4. Во всех случаях использовалась медиалатеральная мобилизация ободочной кишки с соблюдением принципов «complete mesocolic excision» и центральным лигированием питающих сосудов. Интракорпоральный изоперистальтический илеотрансверзоанастомоз бок в бок при правосторонней гемиколэктомии формировался роботически в 4(10,5%) из 38 случаев, лапароскопически в 4(10,2%) из 39 случаев. В остальных случаях выполнялся аппаратный экстракорпоральный функциональный изоперистальтический анастомоз по единой методике для лапароскопической и роботической правосторонней гемиколэктомии. При левосторонних резекциях препарат мобилизовали интракорпорально, удаляли через мини-доступ, анастомоз формировали с помощью циркулярного аппарата также интракорпорально.
 Рис.3. Схема расстановки троакаров и бригады для лапаро- скопической правосторонней гемиколэктомии.
Рис.3. Схема расстановки троакаров и бригады для лапаро- скопической правосторонней гемиколэктомии.
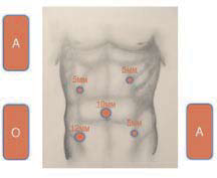 Рис.4. Схема расстановки троакаров и бригады для лапароскопической левосторонней гемиколэктомии / резекции сигмовидной кишки.
Рис.4. Схема расстановки троакаров и бригады для лапароскопической левосторонней гемиколэктомии / резекции сигмовидной кишки.
Все данные по демографии пациентов, особенностям оперативного пособия и послеоперационного течения заносились в базу данных на основе MS Excell. Результаты исследования были статистически обработаны с использованием U-критерия Манна-Уитни для оценки различий количественных показателей в двух выборках и точного критерия Фишера для оценки двух независимых групп по одному признаку.
Результаты и обсуждения
За период 2017-2019 гг. оперировано 136 пациентов, больных раком ободочной кишки, с применением малоинвазивных технологий. 69 операций выполнено на роботической системе daVinci SiHD, 67 – лапароскопическим доступом (табл. 1).
Средний возраст больных в группе роботических резекций (РГ) составил 64 года (35-90 лет), в группе лапароскопических резекций (ЛГ) – 67 лет (26-88 лет). Соотношение мужчин и женщин было 38/31 в первой группе и 23/44 во второй. Индекс массы тела был сопоставим в роботической – 27,6 (18-46) и лапароскопической группе 26,6 (19-41) (Манна-Уитни U-критерий p>0,05)
Среднее время подготовительного этапа в группе роботической хирургии (разметка и расстановка троакаров, лапароскопия, докинг) составило 11±7,2 мин (5 - 30 мин). Время роботической операции было достоверно больше лапароскопической – 190±49,2 мин против 157±37,6 мин p=0,001. Среднее время роботического этапа составило 105±46,7 мин. 5 пациентов робо- тической группы и 9 пациентов лапароскопической группы перенесли резекции других органов. Конверсия доступа потребовалась в 7 случаях в обеих группах, в том числе в (РГ - 3 конверсии (4,3%), в ЛГ - 4 конверсии (5,9%). Одна конверсия при роботической операции была обусловлена спаечным процессом, в одном случае – кровотечением из тканей брыжейки, большого сальника у пациента на постоянной антикоагулянтной терапии. Отмечен один случай(1,4%) конверсии с роботического на лапароскопический доступ на этапе освоения, у пациента с малым объемом брюшной полости и трудностями докинга. Средний послеоперационный койко-день был меньше в роботической группе и составил 7,1 против 8,2 в лапароскопической группе, p=0,04(табл. 2).
Послеоперационные осложнения всех видов развились у 11 пациентов (16%) роботической группы и 14 пациентов(21%) лапароскопической группы. Осложнения 3b группы по Clavien-Dindo в РГ отмечены в 3 случаях (кишечная непроходимость - 1, внутрибрюшное кровотечение - 1, несостоятельность анастомоза - 1) и в 1 случае в ЛГ (несостоятельность анастомоза) Достоверных различий между группами не выявлено p>0,05. Послеоперационной летальности не было в обеих группах (0%).
В данном исследовании мы продемонстрировали эффективность и безопасность роботических резекций ободочной кишки сравнительно с лапароскопическими операциями на примере 136 пациентов, оперированных в одном центре. Полученные результаты свидетельствуют о сопоставимых непосредственных результатах роботических и лапароскопических операций на ободочной кишке, что подтверждается данными Д.В. Гладышева [13] и KH Sheetz [15]. В метаанализе P. Genova 2020 [1], объединяющим данные 37 исследований с 24 193 пациентами, преимуществами роботической технологии названы более короткий койко-день, меньшая кровопотеря, меньший риск конверсии при большем времени операции и расходах. Сходные результаты продемонстрированы в нашем исследовании. Послеоперационный койко-день составил 7,1 в роботической группе и 8,2 в лапароскопической группе, p=0,04. Время операции в роботическом варианте – 190±49,2 минут было статистически значимо больше, чем при лапароскопическом доступе – 157±37,6 минут p=0,001.
Стабильная 3D-камера и артикуляционные инструменты улучшают возможности хирурга по формированию интракорпорального илеотрансверзоанастомоза [1,2]. Данную опцию мы использовали в 8(10,3%) из 77 выполненных правосторонних гемиколэктомий.
Отдаленные онкологические результаты не рассматривались в нашей работе из-за недо- статочного времени наблюдения. В работе G. Spinoglio, 2018 [2] оценены 5-летние результаты 202 роботических и лапароскопических гемиколэктомий. Если общая безрецидивная выживаемость была сопоставима (85% против 83% p=0,58), то в группе пациентов с III стадией рака представляют интерес различия в безрецидивной выживаемости – 81% в роботической группе и 68% в лапароскопической без достижения стати- стической значимости (p = 0.122).
Основными лимитирующими факторами нашего исследования явились ретроспективный характер, ограниченная выборка. Требуется продолжение исследований для определения роли и места роботической технологии в колоректальной хирургии.
| Роботические операции (n=69) | Лапароскопические операции (n=67) | Р* | |
|---|---|---|---|
| Пол мужчины женщины |
38 31 |
23 44 |
0,02* |
| Возраст, годы | 64 | 67 | 0,2** |
| ИМТ, кг/м² | 28 | 27 | 0,8** |
| Стадия | |||
| 0+1 | 35 | 29 | - |
| 2 | 18 | 22 | - |
| 3 | 10 | 12 | - |
| 4 | 6 | 4 | - |
| pT | |||
| T0-1 | 26 | 17 | - |
| T2 | 11 | 13 | - |
| T3 | 10 | 14 | - |
| T4 | 22 | 22 | - |
| pN | |||
| N0 | 55 | 51 | - |
| N1 | 11 | 10 | - |
| N2 | 3 | 6 | - |
| локализация опухоли | 19 | 11 | - |
| слепая кишка | 12 | 22 | - |
| восходящая кишка | 3 | 5 | - |
| печеночный изгиб | 5 | 4 | - |
| селезеночный изгиб | 4 | 2 | - |
| нисходящая кишка | 2 | 1 | - |
| сигмовидная кишка | 24 | 22 | - |
| виды операций | |||
| правосторонняя гемиколэктомия | 38 | 39 | - |
| левосторонняя гемиколэктомия | 11 | 5 | - |
| резекция сигмовидной кишки | 20 | 23 | - |
* — рассчитано с помощью критерия Фишера
** — рассчитано с помощью U-критерия Манна-Уитни
Заключение
Роботическая хирургия - новая технология в малоинвазивном оперативном лечении опухолевой патологии ободочной кишки, которая демонстрирует сопоставимые результаты с лапароскопической хирургией. Недостатком роботических операций явилась большая продолжительность оперативного пособия. К преимуществам РТ можно отнести меньший послеоперационный койко-день.