Новая методика резекции почки с селективным пережатием почечной паренхомы
Введение
За последнее десятилетие уровень хирургической помощи больным со злокачественными заболеваниями мочевой системы достиг столь значительных высот, что вопрос онкологической выживаемости пациентов более не является первостепенным при обсуждении результатов лечения. Как при радикальной простатэктомии, так и резекции почки и нефрэктомии, наибольший интерес хирургов вызывают так называемые «функциональные» результаты [2, 17]. Известно, что резекция почки и нефрэктомия, выполненные по поводу локализованного почечно-клеточного рака (ПКР), обеспечивают сопоставимую 5-летнюю опухоль-специфическую выживаемость [8, 12]. Также было установлено, что резекция почки имеет преимущество перед нефрэктомией в вопросе сохранения функции почки, что выражается в меньшей вероятности развития или усугубления хронической болезни почек (ХБП) [1, 3, 9]. Состояние клубочковой системы почек после операции может быть оценено на основании данных о скорости клубочковой фильтрации (СКФ) или нефросцинтиграфии. Неоспорим тот факт, что возникновение или прогрессирование ХБП является серьезным предиктором развития у пациента неблагоприятных сердечно-сосудистых событий: инфаркта миокарда, инсульта, смерти [10, 18]. Все последствия операции, за исключением онкологических показателей, являют собой так называемые «функциональные результаты», над улучшениями которых и трудятся ученые, занимающиеся хирургическим лечением ПКР. Как альтернатива существующим способам улучшения почечной функции при резекции почки, таким как контролируемая гипотензия, суперселективное выделение и клипирование питающих опухоль сосудов, операция без пережатия почечной ножки, нами был предложен способ резекции в условиях селективной паренхиматозной (регионарной) ишемии. Мы разработали и применили на практике 3 инструмента, которые могут быть использованы в ходе открытой, лапароскопической и робот-ассистированной резекции почки. Цель работы — сравнительная оценка эффективности выполнения резекции почки в условиях регионарной ишемии и тотальной ишемии с пережатием сосудов почки.
Материал и методы
В период с января 2011 г. по октябрь 2013г. на базах ПСПбГМУ им. акад.И.П.Павловаи ФМИЦ им. В.А.Алмазова нами были выполнены 110 открытых, лапароскопических и робот-ассистированных резекций почек пациентам с ПКР в стадии T1–2N0M0 (табл. 1).
Таблица 1. Предоперационные данные пациентов
| Показатель | Группа пережатия почечных сосудов (ПС), n=86 | Группа пережатия почечной паренхимы (ПП), n=24 | р |
|---|---|---|---|
| Возраст, лет | 56,3±13,1 (18–87) | 60,2±10,7 (42–76) | 0,183 |
| Пол: мужской женский |
47 (54,7%) 39 (45,3%) |
13 (54,2%) 11 (45,8%) |
0,966 |
| Локализация: верхний полюс средний сегмент нижний полюс |
21 (24,4%) 34 (39,5%) 31 (36,1%) |
6 (25%) 9 (37,5%) 9 (37,5%) |
0,953 |
| Стадия: T1a (до 4 см) T1b (4–7 см) T2a (более 7 см) |
49 (56,9%) 35 (40,8%) 2 (2,3%) |
13 (54,2%) 11 (45,8%) 0 |
0,806 - |
| СКФ, мл/(мин·1,73 м2) | 76±12,1 (58,2–94,5) | 74±11,8 (56,3–91,7) | 0,473 |
Пациенты были разделены на группу резекции с пережатием почечных сосудов (группа ПС, 86 пациентов) и группу резекции с пережатием почечной паренхимы (группа ПП, 24 пациента). В обеих группах операции выполняли открытым, лапароскопическим и робот-ассистированным способами. Основные данные пациентов по группам достоверно не различались. Так, средний возраст составил 56,3 (18,0–87,0) и 60,2 (42,0–76,0) года для групп ПС и ПП соответственно (p=0,183). В группе ПС 54,7% пациентов составляли мужчины, в группе ПП мужчин было 54,2%. В обеих группах для установки диагноза и стадирования процесса выполняли МРТ или КТ с внутривенным контрастированием. По данным лучевой диагностики, расположение опухолей в паренхиме почки по группам не различалось. Также группы были сопоставимы и по стадиям опухолевого процесса, однако в группе ПС у 2,3% пациентов резекцию почки выполняли на стадии опухоли Т2а, тогда как в группе ПП — только на стадии Т1. В группе ПС резекцию почки выполняли традиционной техникой с полным ее выключением из кровотока путем наложения сосудистого зажима на почечную ножку. Пациентам группы ПП операции проводили в условиях регионарной ишемии, когда из кровотока исключали лишь тот участок почечной паренхимы, который содержал в себе опухоль. Для этой цели были использованы 3 разработанных нами зажима на почечную паренхиму (патенты РФ No 107471 от 20.08.2011 г., No 118540 от 27.07.2012 г., No 125837 от 20.03.2013 г., No 2011150672 от 27.06.2013 г.), 2 из которых применяли в ходе открытой (рис. 1) и 1 — в ходе робот-ассистированной и лапароскопической резекции (рис. 2). Оценивали скорость клубочковой фильтрации (СКФ) по формуле CKD-EPI до операции, через 24 ч и 1 год после операции. Исходные показатели СКФ по группам достоверно не различались и составляли 76 (58,2–94,5) и 74 (56,3–91,7) мл/ (мин•1,73 м2) для группы ПС и ПП соответственно (p=0,473). Изучали также время операции, средний объем кровопотери, время тепловой ишемии (ВТИ) в группе ПС и длительность селективного пережатия почечной паренхимы (в группе ПП).
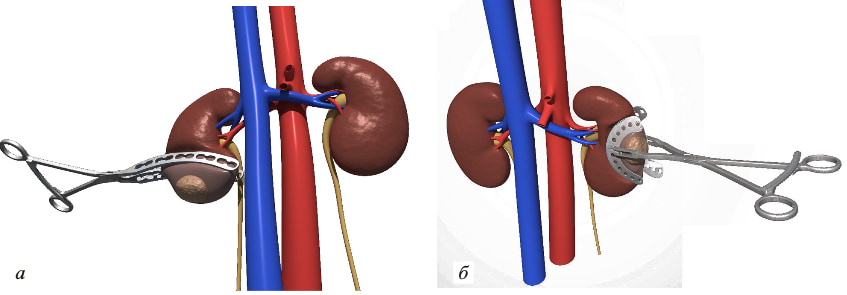 Рис. 1. Зажимы для открытой резекции почки. а — Аль-Шукри—Мосояна; б — Короста—Мосояна
Рис. 1. Зажимы для открытой резекции почки. а — Аль-Шукри—Мосояна; б — Короста—Мосояна
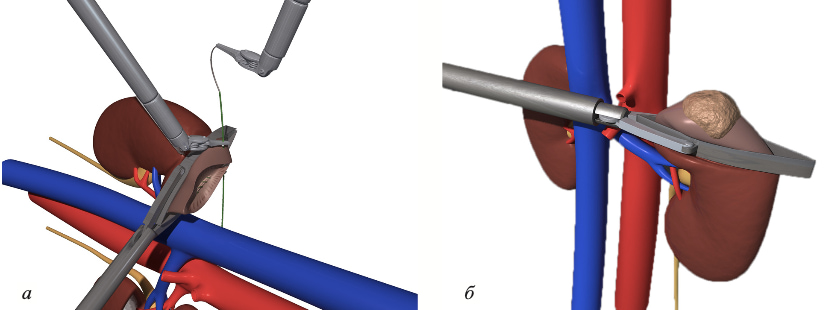 Рис. 2. Зажим Семёнова—Мосояна. а — для робот-ассистированной резекции почки; б — для лапароскопической резекции почки
Рис. 2. Зажим Семёнова—Мосояна. а — для робот-ассистированной резекции почки; б — для лапароскопической резекции почки
Результаты и обсуждение
Средний объем удаленной опухоли составил 3,4 (1,3–9,0) и 2,8 (2,0–5,6) см для группы ПС и ПП соответственно (p=0,071). Длительность операции по группам достоверно не различалась и составила 118 и 140 мин для группы ПС и ПП соответственно (p=0,069). Средний объем кровопотери был достоверно ниже в группе ПП и составил 240 (110–560) мл против 298 (70–700) мл в группе ПС (p=0,047). ВТИ в группе ПС составило 14,4 (8,0–21,9) мин, что превышало длительность селективной ишемии почечной паренхимы в группе ПП — 11,8 (7,2–16,8) мин (p=0,011) (табл. 2). Различия в скорости клубочковой фильтрации были достоверны между группами ПС и ПП как через 24 ч после операции — 59 против 70 мл/(мин•1,73 м2) (p=0,0001), так и спустя 1 год наблюдения — 50,5 против 65 мл/(мин•1,73 м2) (p=0,0001) (рис. 3). Опухоль-специфическая выживаемость в обеих группах за период наблюдения 1 год составила 100%. Одной из наиболее обсуждаемых тем в сообществе урологов является сохранение почечной функции после резекции почки [6]. С точки зрения «функциональных» результатов, на качество резекции могут влиять ряд факторов, из которых большое значение придается длительности тепловой ишемии [17]. Не существует точного порогового значения ВТИ, ниже которого повреждение почки достоверно не наступает, однако принято считать, что ВТИ менее 20 мин не оказывает существенного влияния на функцию почки [3]. Результаты нашего исследования, напротив, показали, что даже при среднем ВТИ, равном 14,4 мин (группа ПС), снижение почечной функции наступало уже через 24 ч и усугублялось через 1 год. Это позволило нам заключить, что даже относительно непродолжительное ВТИ может сказаться на функциональной способности почек. Наши предположения находят подтверждение в исследованиях R.Thompson и соавт. [16] и A.Patel и соавт. [14], которые утверждают, что на отдаленные функциональные результаты резекции почки оказывает влияние каждая минута ишемии. Европейские исследователи предлагают ряд способов выполнения резекции почки, которые позволяют исключить тепловую ишемию как фактор, приводящий к худшим функциональным результатам. Одним из таких способов является применение контролируемой гипотензии, при которой системное артериальное давление снижается до 65 мм рт. ст., что позволяет выполнять резекцию почки без пережатия почечных сосудов с минимально возможной геморрагией [13]. Нельзя не заметить, что при столь низких цифрах АД не только резко нарушается фильтрация в почечных клубочках, но и страдают жизненно важные кислород-зависимые органы (сердце, головной мозг), что не позволяет нам считать метод достаточно безопасным.
Таблица 2. Основные операционные данные
| Показатель | Группа пережатия почечных сосудов (ПС), n=86 | Группа пережатия почечной паренхимы (ПП), n=24 | р |
|---|---|---|---|
| Размер опухоли, см | 3,4±1,5 (1,3–9) | 2,8±1,1 (2–5,6) | 0,071 |
| Кровопотеря, мл | 298±122 (70–700) | 240±136 (110–560) | 0,047 |
| Время операции, мин | 118±50 (45–330) | 140±59 (40–217) | 0,069 |
| Время ишемии, мин | 14,4±4,6 (8–21,9) | 11,8±3,2 (7,2–16,8) | 0,011 |
Более радикальным вариантом этого способа резекции почки является так называемая «беззажимная техника», когда резекцию опухоли выполняют без пережатия почечной ножки и при нормальных цифрах АД. Такая процедура неизменно сопровождается значительным объемом кровопотери из ложа удаленной опухоли, что зачастую приводит к необходимости гемотрансфузии [11]. Поэтому способ находит только ограниченное применение при резекции опухолей небольшого размера с преимущественно экзофитным ростом. Наиболее технически сложными способами выполнить резекцию почки без ишемического повреждения органа являются суперселективная диссекция и клипирование артерий третьего или четвертого порядка, питающих опухоль [5]. Подобные вмешательства может выполнять только хирург высокого класса, так как требуются значительные навыки работы с сосудами в ограниченном пространстве ворот почки. Для решения таких задач наилучшим образом подходит робот- ассистированный метод резекции почки, однако аппараты «da Vinci» установлены на сегодняшний день лишь в крупнейших городах России, что затрудняет широкое применение этого способа. Наш опыт применения этого способа резекции почки подтверждает его эффективность тогда, когда на этапе предоперационной подготовки, по данным мультиспиральной компьютерной томографии с внутривенным контрастированием, удается выявить отдельный, питающий опухоль сосуд. Методика селективной паренхиматозной ишемии при резекции почки крайне скупо описана в мировой литературе. В базе данных медицинской литературы PubMed мы находим отдельные работы, в которых авторы [4, 7] описывают наложение различных сосудистых зажимов на паренхиму почки, для того чтобы выполнить резекцию без тотальной ишемии органа. Нам не встретились работы, в которых авторы делились бы опытом применения регионарной ишемии в ходе резекции почки всеми доступными способами: открытым, лапароскопическим и робот-ассистированным.
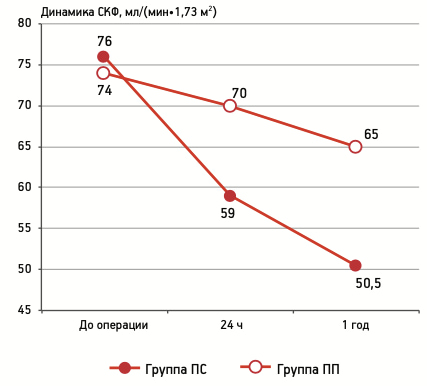 Рис. 3. Динамика СКФ (CKD-EPI) после операции
Рис. 3. Динамика СКФ (CKD-EPI) после операции
В малочисленных статьях описан опыт примене- ния специального хирургического зажима «Simon» на паренхиму почки («B.Braun», USA) [15, 19]. В отличие от нашего зажима Семёнова—Мосояна для робот-ассистированных и лапароскопических резекций почки зажим «Simon» имеет серьезные конструктивные недостатки, которые не позволяют надежно обеспечить гемостаз или избежать соскальзывания. Зажимы Аль-Шукри—Мосояна и Короста—Мосояна, по нашим данным, не имеют аналогов в мире и вместе с роботическим зажимом Семёнова—Мосояна образуют полноценный набор для выполнения резекции почки без необходимости тотальной ишемии органа. К недостаткам лапароскопического инструмента можно отнести то, что использовать его полноценно можно только при опухолях, локализованных в полюсах почки. В литературе все чаще можно встретить термин «нулевая ишемия» при обсуждении результатов резекции почки. Под этими словами специалисты понимают такие способы выполнения вмешательства, когда на почку не оказывается никакое воздействие, приводящее к ишемии даже части органа. К ним относятся описанные выше «беззажимная» техника, техника суперселективной микродиссекции третичных и четвертичных артерий почки, метод контролируемой гипотензии. Применяемый нами метод селективного пережатия почечной паренхимы (селективной паренхиматозной ишемии, регионарной ишемии) нельзя в полной мере охарактеризовать как метод «нулевой» ишемии, так как из кровотока временно выключается часть функционирующей паренхи мы вместе с опухолевым узлом. Не исключено, что в зоне, которая была подвержена компрессии, возникают изменения, приводящие впоследствии к снижению функциональной активности этого участка паренхимы. Однако полученные нами результаты динамики СКФ после резекции почки с пережатием сосудов и почечной паренхимы позволяют судить о том, что селективная почечная ишемия вызывает меньшее повреждение почечной паренхимы, чем тотальная ишемия почки и, как следствие, лучше предотвращает развитие и прогрессирование ХБП.
Данных прямого сравнения регионарной ишемии и «нулевой» ишемии, позволяющих однозначно заявить о преимуществе одного метода над другим, при анализе литературы нами получено не было. Для определения достоверных результатов требуется проведение рандомизированных исследований, сравнивающих оба метода.
Выводы
1. Резекция почки в условиях селективного пережатия почечной паренхимы обеспечивает более высокие функциональные показатели, чем классическая резекция с пережатием сосудов почки, сразу после операции и спустя 1 год.
2. Способ селективной (регионарной) ишемии достаточно прост, легко воспроизводим и может успешно применяться как при робот- ассистированной, так и при открытой, и лапароскопической резекции почки.









