Заболевания мочевыводящих путей
Заболевания мочевыводящих путей – Стриктура ЛМС и Гидронефроз
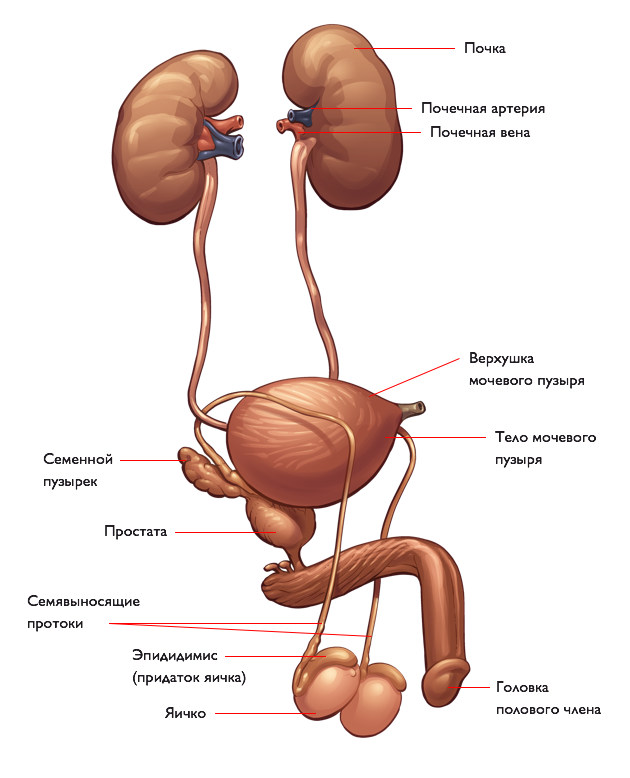
Почки производят мочу, фильтруя кровь и очищая организм от шлаков, солей и воды. Моча образуется в почке и стекает в почечную лоханку, а затем в мочеточник. Каждая почка должна иметь по крайней мере 1 рабочий мочеточник (в некоторых их по 2), чтобы моча беспрепятственно попадала оттуда в мочевой пузырь.
В случае обструкции лоханки и мочеточника часть почки заблокирована. Чаще всего заблокирована почечная лоханка — это то место, где почка прикрепляется к одному из мочеточников (полая трубка, по которой моча переходит из почки в мочевой пузырь). Блокировка замедляет или останавливает отток мочи из почки, в результате чего моча накапливается и может повредить почку. Часто для того, чтобы восстановить отток мочи требуется прибегать к хирургическому вмешательству1.
Чаще всего обструкция лоханки и мочеточника является врожденной. Это означает, что дети рождаются с этой патологией. Ученые не пришли к единому мнению, почему так происходит и как это можно предотвратить. Согласно статистике, один из 1500 детей рождается с подобной патологией. Обструкция происходит в ходе эмбриогенеза, когда у плода формируется почка. Современные технологии позволяют выявить большинство случаев обструкции лоханки и мочеточника, они обнаруживаются с помощью ультразвука еще до рождения. Хотя у взрослых данная патология обнаруживается реже, обструкция лоханки и мочеточника все же может возникать как следствие камней в почках, хирургического вмешательства или отека верхних мочевых путей1.
При непроходимости лоханки и мочеточника почка вырабатывает мочу быстрее, чем она может отводиться через почечную лоханку в мочеточник. В результате моча скапливается в почках, что приводит к расширению почечно-лоханочной системы (гидронефроз). Часто поражается только 1 почка. Так как увеличенная почка хорошо видна на УЗИ, врач чаще всего может увидеть, что у ребенка непроходимость лоханки и мочеточника еще до его рождения1.
Если диагноз поставлен неверно или больной не выполняет назначения врача, хроническая непроходимость лоханки и мочеточника может привести к значительному повреждению почек и почечной недостаточности. Это особенно верно для пациентов, которым ставят диагноз в более позднем возрасте. У таких больных инфекции мочевыводящих путей наблюдаются чаще и могут протекать с осложнениями. Камни в почках у больных с непроходимостью лоханки и мочеточника также встречаются чаще, так как закупорка мочевых путей препятствует выведению солей2.
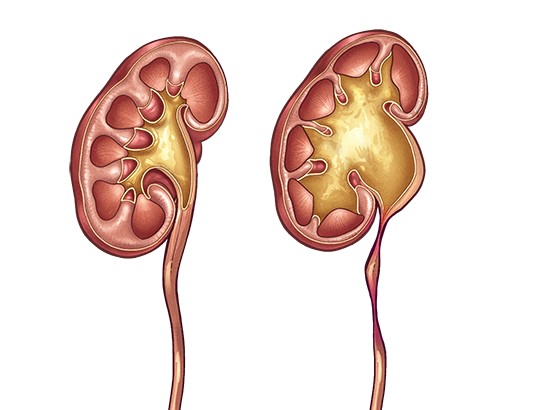 Сравнение здоровой почки и почки в случае обструкции лоханки и мочеточника
Сравнение здоровой почки и почки в случае обструкции лоханки и мочеточника Симптомы
Симптомы непроходимости лоханки и мочеточника включают в себя:
- Расширение почечной лоханки и/или почки (гидронефроз);
- Инфекции мочевыводящих путей;
- Набор веса, особенно в области талии;
- Рвоту;
- Плохую прибавку в весе у младенцев;
- Боль в спине;
- Боль в боку.
Диагностика заболевания
Несмотря на то, что ультразвуковое исследование помогает врачу визуализировать почки, часто необходимы дополнительные анализы для подтверждения непроходимости лоханки и мочеточника. Чтобы поставить правильный диагноз, уролог должен увидеть, насколько хорошо вырабатывается и дренируется моча. Есть несколько тестов, которые позволяют это сделать.
- Лабораторные анализы крови и мочи. Тест АМК (азот и мочевины крови) и анализ на содержание креатинина помогают определить, хорошо ли работает почка, поскольку именно она фильтрует кровь.
- Внутривенная пиелограмма (ИВП) часто использовалась в прошлом. Краситель вводится в кровоток, а затем с помощью рентгена определяют, насколько хорошо почки выводят краситель из крови. По тому, как краситель проходит через мочеполовую систему, врач может увидеть, нормально ли выглядят почка, почечная лоханка и мочеточник.
- Сцинтиграфия почек похожа на ИВП, но является более современным методом. При проведении сцинтиграфии используют радиоактивный материал вместо красителя. Материал можно увидеть с помощью специальной камеры. Этот тест предоставляет врачу информацию о том, как работает почка и насколько проходимы лоханка и мочеточник.
- Компьютерная томография (КТ) иногда используются, чтобы выяснить причину острой боли, особенно у детей. На КТ хорошо видно, проходима ли почка, и является ли это причиной боли.
- Магнитно-резонансная томография (МРТ) также используется для исследования почек, мочеточников и мочевого пузыря.
Методы лечения
Лечение непроходимости лоханки и мочеточника не всегда необходимо, так как недостаточный дренаж у младенцев и детей младше 18 месяцев может быть временным. У многих детей с хорошей функцией почек и недостаточным дренажом в течение нескольких месяцев наступает значительное улучшение. С другой стороны, у некоторых детей обструкция прогрессирует. Молодым пациентам с расширенной почечной лоханкой сначала проводят повторное УЗИ и, если возникают какие-либо опасения, назначают сцинтиграфию. В случае, если пассаж мочи у ребенка не улучшается, а обструкция сохраняется, то необходима операция.
Хирургические методы лечения
Полостная операция
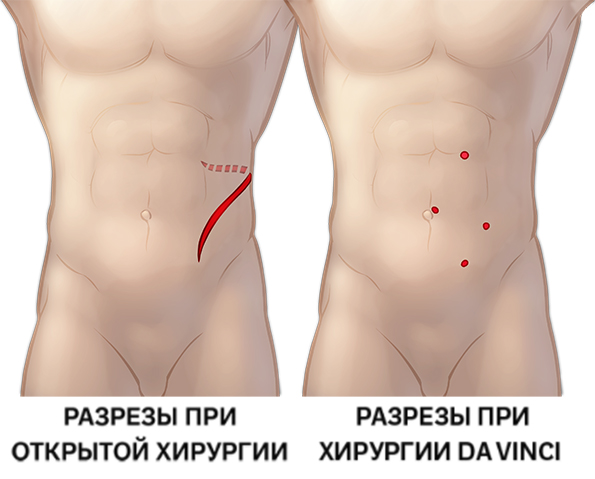
Классическое оперативное вмешательство в случае обструкции лоханки и мочеточника называется пиелопластикой. В ходе этой операции расширенную часть лоханки и суженный участок мочеточника удаляют, а функционирующую часть мочеточника присоединяют к почечной лоханке, чтобы создать достаточно широкое отверстие для нормального оттока мочи. Такая операция снижает выраженность симптомов и риск заражения. Хирург делает обычно делает надрез от 5 до 8 сантиметров в длину чуть ниже ребер. Операция длится несколько часов, и процент успеха данного оперативного вмешательства очень высокий – 95%. Пациент остается в больнице на один или два дня после операции. Для ускорения заживления используют дренажные трубки1.
Минимально инвазивная хирургия
Современные хирургические вмешательства менее инвазивны. Чаще всего в стационаре проводят лапароскопическую пиелопластику с или без применения методов роботизированной хирургии. При этом методе хирург получает доступ к почечной лоханке и мочеточнику через небольшой разрез в брюшной стенке. Явными преимуществами этого метода являются снижение выраженности послеоперационной боли и тошноты, особенно у детей старшего возраста и взрослых2.
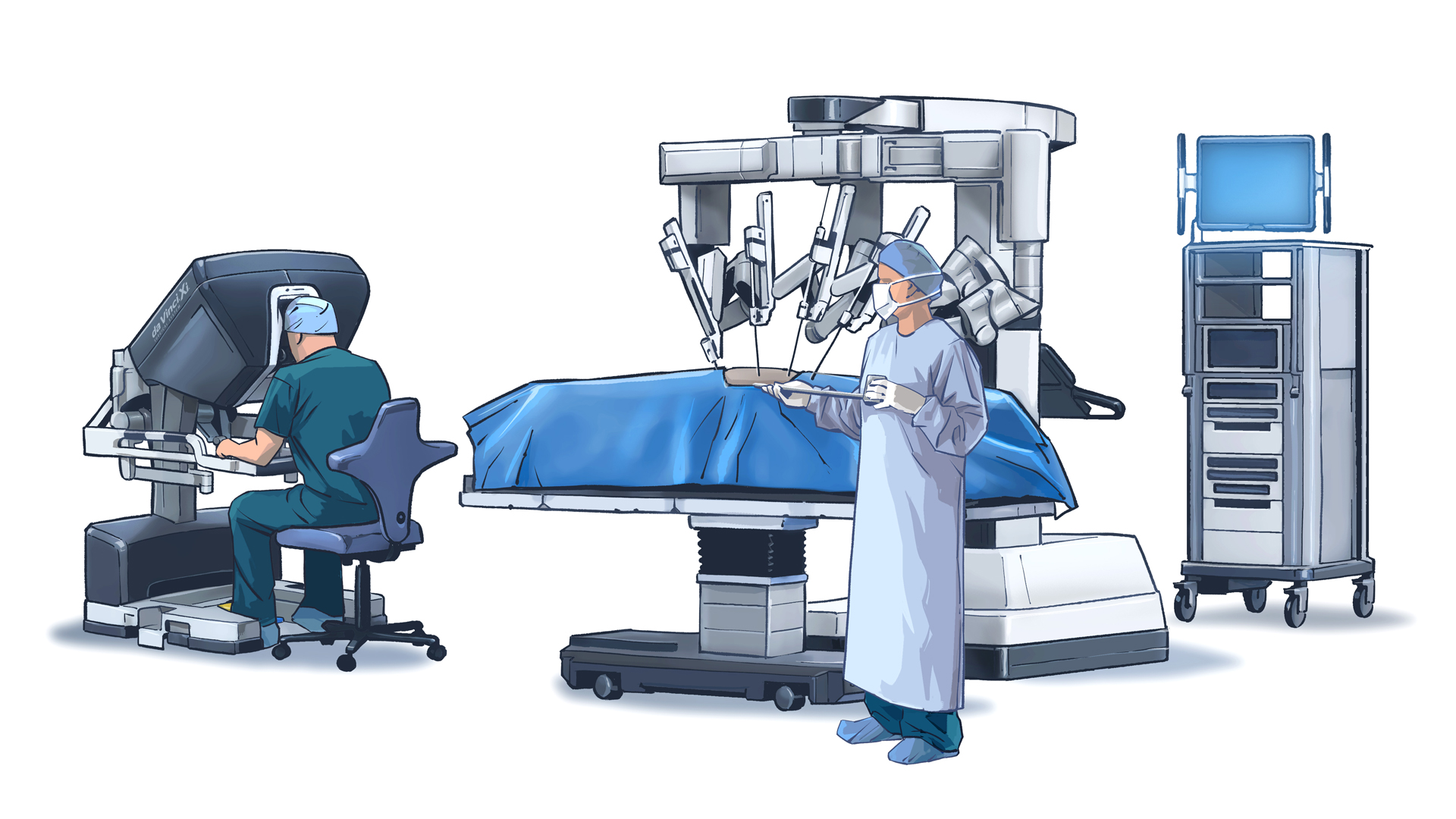
Принцип работы робота da Vinci
Работа хирургического робота da Vinci полностью контролируется опытным хирургом через небольшие разрезы размером не более 2 см. Видеокамера эндоскопа, введенная через одно из отверстий, транслирует врачу детальное трехмерное изображение органа. В результате, врач может тщательно спланировать операцию. Хирург управляет инструментами, которые имеют 7 степеней свободы движения, благодаря технологии "EndoWrist". Хирург контролирует движения инструментов внутри тела пациента с помощью специальных джойстиков. Проведение операции с использованием робота da Vinci требует высокой квалификации хирурга и специальных навыков.
Почему хирургия da Vinci
Роботизированная хирургия имеет несколько преимуществ в сложных лапароскопических реконструктивных процедурах, таких как пиелопластика. Сравнительные исследования лапароскопической и роботизированной хирургии имели схожие показатели успеха. Робот-ассистированная лапароскопическая пиелопластика имеет ряд преимуществ с точки зрения безопасности, эффективности, снижения заболеваемости и сокращения пребывания в стационаре3.
Сшивание швов с помощью роботизированной хирургической системы da Vinci значительно снижает вероятность осложнений, связанных с лигированием разрезов в пределах операционного поля. Клинические исследования показали эффективность использования хирургической системы da Vinci для снижения травматичности и сокращения послеоперационной реабилитации у взрослых, перенесших трансперитонеальную роботизированную лапароскопическую пиелопластику. Таким образом, роботизированная хирургия снижает вероятность осложнений, связанных с наложением швов в пределах операционного поля, и снижает сроки реабилитации пациента с сохранением отличного результата. Таким образом, роботизированная хирургия является предпочтительным методом операции для всех пациентов с непроходимостью лоханки и мочеточника4.
Как и в отношении любой операции, никто не может гарантировать наличие перечисленных преимуществ в каждом случае, поскольку каждый случай уникален. Пациенты должны обсуждать соответствующие хирургические риски со своими врачами.
Подробнее о хирургических рисках
Статья предназначена для ознакомления и носит исключительно информационный характер. Для постановки диагноза и выбора метода лечения обратитесь за консультацией к врачу. На нашем сайте вы можете найти специалиста по лечению РМП и связаться с ним через форму
«Обращение к врачу» в профиле хирурга.



-1x.png)