Симультанное лечение паховой грыжи при выполнении робот-ассистированной простатэктомии
Введение
Паховая грыжа — одно из самых распространенных хирургических заболеваний. Оно встречается в возрасте от 55 до 75 лет, причем у мужчин чаще, чем у женщин (8:1). Ежегодно в мире выполняется более 10 млн паховых герниопластик [1].
Общеизвестными факторами риска развития грыжи передней брюшной стенки являются возраст, мужской пол, курение, герниологические и иные абдоминальные операции в анамнезе: семейный анамнез и заболевания простаты, сопровождающиеся ишурией.
Рак простаты (РП), как и паховая грыжа, чаще всего развивается у пожилых пациентов. По данным F. Fukuta и соавт. [2], при выполнении мультиспиральной компьютерной томографии органов брюшной полости и малого таза у 20—32% пациентов с РП диагностируются паховые грыжи. По мнению М. Nielsen и соавт. [3], в 1/3 случаев паховая грыжа является интраоперационной находкой при выполнении радикальной простатэктомии (РПЭ).
Т. Regan и соавт. [4] были первыми, кто описал значительное увеличение частоты развития паховых грыж у пациентов с РПЭ в анамнезе. M. Nilson и соавт. и P. Lin и соавт. показали в своих исследованиях, что риск развития паховой грыжи повышается после выполнения РПЭ в 4 раза [5]. K. Ichioka и соавт. утверждают, что каждому пятому пациенту выполняют грыжесечение и пластику передней брюшной стенки по поводу паховой грыжи в первые 6 мес после РПЭ [6]. Это подтверждается исследованиями, в которых проводилось сравнение частоты развития паховой грыжи у пациентов после РПЭ и после консервативной терапии — 13,6% и 3,1% соответственно [7]. Учитывая эти данные, развитие паховой грыжи после РПЭ можно отнести к отдаленным осложнениям [7].
К факторам риска образования грыжи у пациентов после РПЭ относятся грыжесечение в анамнезе, раневые осложнения в послеоперационном периоде, низкий индекс массы тела (ИМТ), пожилой возраст, курение.
В исследованиях D. Finley и соавт. [8, 9] показано, что у 30% пациентов, которым была выполнена преперитонеальная пластика по поводу паховой грыжи во время РПЭ, в анамнезе имелись операции по поводу грыж передней брюшной стенки различной локализации. Пациенты с такими осложнениями, как гематома, серома и нагноение послеоперационной раны, относятся к высокой группе риска развития грыжи передней брюшной стенки (ПБС) [10]. Очевидно, что нижнесрединная лапаротомия увеличивает риск появления грыжи [1].
По мнению К. Ichioka и соавт. [6], S. Zhu и соавт. [11], ИМТ ниже 23 кг/м2 предрасполагает к грыжеобразованию после РПЭ. Однако механизм влияния ИМТ на данный процесс остается неясным. Несмотря на то что курение снижает оксигенацию тканей и ослабляет продукцию коллагена, роль курения в развитии грыжи у пациентов после РПЭ как самостоятельного и ведущего фактора риска не доказана [8—10].
Случайное выявление паховых грыж при операциях по поводу другого заболевания встречается часто. Так, по данным D. Watson и соавт. [10], среди 100 пациентов, которым была выполнена диагностическая лапароскопия, у 13 выявлена ранее клинически не диагностированная паховая грыжа.
D. Finley и соавт. [8] обнаружили, что только у 42 из 80 пациентов, которым выполнялась симультанная РПЭ и трансабдоминальная преперитонеальная герниопластика (TAPP), паховая грыжа была выявлена при физическом исследовании до операции. У остальных грыжа выявлена интраоперационно. H. Lepor и D. Robbins [12] утверждают, что высокая частота развития паховых грыж после РПЭ является следствием недостаточной диагностики данной нозологии в дооперационном периоде.
Предоперационный осмотр и компьютерная томография органов брюшной полости позволяют выявить паховую грыжу у пациентов, которым планируется РПЭ, с чувствительностью 42,5% и 96,3% соответственно [12].
D. McDonald и C. Huggins в 1949 г. п ервыми выполнили симультанную операцию через два разреза в объеме простатэктомии и грыжесечения. В 1989 г. Р. Schlegel и Р. Walsh [13] сообщили об одномоментном грыжесечении и операции на мочевом пузыре и простате. К настоящему времени опубликовано большое количество исследований, цель которых — анализ безопасности, надежности и эффективности симультанной простатэктомии и пластики ПБС по поводу паховой грыжи, выполняемых лапаротомным или лапароскопическим доступом [14, 15].
С появлением в арсенале урологов и хирургов роботической системы da Vinci все большее количество простатэктомий выполняется с ее помощью. Одними из первых, кто доложил о симультанной робот-ассистированной РПЭ (РАПЭ) и пластики ПБС, были D. Finle y и соавт. в 2002 г. [8]. Основным аргументом против симультанного выполнения РАПЭ и пластики ПБС может быть риск инфицирования сетчатого имплантата. Если рассматривать лапароскопическую ТАРР отдельно, то риск инфицирования сетчатого эндопротеза при данной операции крайне низок, что демонстрирует анализ 2500 операций [ 16]. Кроме того, в метаанализе, проведенном C. Schmedt и соавт. [17], в который вошли 8 рандомизированных исследований, показаны низкая частота инфицирования послеоперационной раны и отсутствие статистически значимых различий в показаниях к удалению сетки в случае инфицирования в группах открытой и лапароскопической герниопластики. Нельзя не отметить, что принятие решения об удалении сетки в случае развития инфекции напрямую зависит от типа используемой сетки.
Известно, что риск инфицирования сетчатого эндопротеза возрастает в случае возникновения несостоятельности уретроцистоанастомоза. Однако в ряде исследований, посвященных анализу результатов симультанного выполнения пластики ПБС и РПЭ, случаев инфицирования сетки не выявлено [18, 19].
В одном из самых крупных исследований, проведенных D. Finley и соавт. [9], посвященных анализу результатов симультанного выполнения РАПЭ и преперитонеальной пластики ПБС по поводу паховой грыжи, осложнений, обусловленных сетчатым эндопротезом, выявлено не было.
В отечественной литературе встречаются единичные сообщения о симультанном выполнении РАПЭ и пластики ПБС [20, 21], в связи с чем мы посчитали, что демонстрация нашего опыта будет интересна как хирургическому, так и урологическому сообществу.
Материал и методы
В Московском клиническом научном центре им. А.С. Логинова ДЗ Москвы с декабря 2013 г. по март 2019 г. с применением роботической системы da Vinci Si выполнено 489 РПЭ по поводу РП локализованной и местнораспространенной формы.
Средний возраст пациентов составил 62,4±3,2 года (от 45 до 78 лет). У 35 (7,2%) пациентов были диагностированы паховые грыжи. Средний возраст этих пациентов составил 56,9±2,17 года (от 45 до 70 лет). Средний ИМТ — 26,7 кг/м2. С односторонней паховой грыжей было 26 (74%) пациентов: из них у 10 была левосторонняя, у 16 — правосторонняя грыжа. У 9 (26%) пациентов была двусторонняя паховая грыжа. У 3 пациентов в анамнезе были операции на противоположной стороне. Прямая грыжа была у 29 (83%) пациентов, у 6 (17%) — косая.
Всем пациентам выполнена симультанная РАПЭ и TAPP совместной бригадой урологов и хирургов.
Техника операции. Положение пациента на спине с раздвинутыми и фиксированными ногами. Выше пупка на 1—2 см по срединной линии с помощью иглы Вереша накладывали карбоксиперитонеум, после чего в этой точке устанавливали 12-миллиметровый троакар для роботической камеры. Затем 8-миллиметровые роботические троакары устанавливали следующим образом: 1 — в подвздошной области справа, на расстоянии около 15 см латеральнее пупка; 2 и 3 — в мезогастрии слева, латеральнее от пупка, на расстоянии 10 см и 20 см соответственно. Ассистентский 12-миллиметровый троакар устанавливали в мезогастрии справа (рис. 1).
Такая расстановка троакаров не приводит ни к внутренним, ни к внешним конфликтам между инструментами и «руками» робота.
Выполнение симультанной герниопластики не требует дополнительной установки или перестановки троакаров. Для этапа пластики передней брюшной стенки возможно использование всех трех «рук» робота, при этом появляется преимущество — возможность дополнительной тракции «свободной» роботической « рукой». Основная работа идет с помощью «рук» №1 и №2.
Операционный стол переводили в позицию Тренделенбурга. Выполняли «докинг» консоли пациента. При симультанных операциях брюшину начинали вскрывать от наружной ости подвздошной кости полулунным разрезом, обеспечивая доступ в пространство Богро (Bogros), затем выполняли мобилизацию грыжевого мешка, продолжали диссекцию в медиальном направлении, достигая тем самым пространства Ретциуса (spatium Retzii). После этого приступали непосредственно к мобилизации простаты.
В зависимости от того, какую технику выполняли, нервосберегающую или нет, мобилизовывали простату антеградно, экстра- или интрафасциально. Дорсальный венозный комплекс после выделения подшивали к лонному сочленению (симфизу) для создания стабильности будущего уретровезикального анастомоза. Этот прием, по нашему мнению, приводит к лучшему удержанию мочи. Затем простату острым путем отделяли от мочевого пузыря, шейку мочевого пузыря пересекали. Заднюю поверхность простаты выделяли по направлению к семенным пузырькам. Завершающий этап мобилизации — пересечение уретры. После этого формировали уретровезикальный анастомоз непрерывным швом (V-lock 3/0). Этап РПЭ завершали редренированием мочевого пузыря уретральным катетером Фолея и проверкой анастомоза на герметичность (рис. 2).
Следующим этапом выполняли непосредственно преперитонеальную пластику ПБС в области пахового канала с помощью сетчатого эндопротеза. Операцию завершали дренированием области анастомоза однопросветным силиконовым дренажом. После этого нижний край брюшины фиксировали к верхнему непрерывным интракорпоральным швом.
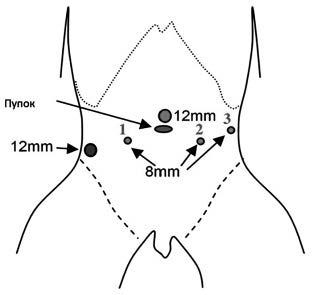
Рис. 1. Расстановка троакаров.
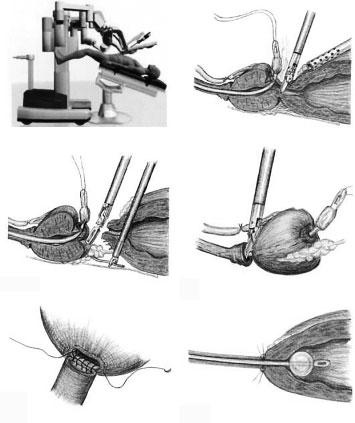
Рис. 2. Этапы выполнения робот-ассистированной радикальной простатэктомии.
Результаты
Всего нами выполнено 44 симультанные преперитонеальные пластики ПБС у 35 пациентов, которым выполнялась РАПЭ. Средняя длительность операции составила 273,1±7,2 мин, что на 25 мин дольше, чем средняя длительность РАПЭ без пластики ПБС. Средняя интраоперационная кровопотеря составила 195±15 мл. При этом на этапе выделения грыжевого мешка, а также непосредственно пластики ПБС кровопотери не было. Средняя длительность пребывания больных в стационаре составила 8,29±0,44 дня, что также соответствует среднему показателю у пациентов после РАПЭ.
Осложнений в раннем послеоперационном периоде нами не выявлено. Все пациенты после симультанных операций проходили контрольные осмотры через 3 и 6 мес, рецидивов и инфекционных осложнений не было.
Еще одно наблюдение не вошло в описываемую нами серию. На этапе освоения РАПЭ на лечении в нашем центре находился пациент с РП и диагностированной при физическом обследовании правосторонней паховой грыжей, которая пациента ранее не беспокоила. Учитывая небольшие размеры грыжевого выпячивания и бессимптомное течение, мы приняли решение ограничиться выполнением только РАПЭ. Операция прошла штатно. Однако на 2-е сутки после РАПЭ пациент отметил появление острой жгучей боли в правой паховой области. При осмотре и УЗИ органов брюшной полости была диагностирована ущемленная правосторонняя паховая грыжа. В связи с этим была выполнена экстренная операция. Интраоперационно было выявлено, что во внутреннем паховом кольце ущемилась прядь большого сальника. По стандартной методике была выполнена герниопластика по Лихтенштейну. В дальнейшем послеоперационный период у данного пациента протекал без особенностей. Пациент был выписан на 10-е сутки после первичной операции.
Обсуждение
Появление паховой грыжи после РПЭ можно отнести к ожидаемым осложнениям послеоперационного периода. В случае невыполнения симультанной операции РПЭ и пластики передней брюшной стенки по поводу имевшейся паховой грыжи повышается риск ущемления ее в раннем послеоперационном периоде, что может потребовать экстренной операции. Даже если не возникло ущемления в раннем послеоперационном периоде, пациент продолжает испытывать страдания, вызванные паховой грыжей, в течение всей жизни. Чаще всего причиной обращения к хирургу служит увеличение грыжевого выпячивания, усиление симптоматики. Единственным вариантом лечения в этой ситуации является плановое грыжесечение, которое может быть выполнено открытым или лапароскопическим доступом. Длительность отдельной операции TAPP варьирует от 45 до 111 мин, а продолжительность пластики ПБС при РПЭ составляет не больше 15 мин [21]. Кроме того, в большинстве случаев вариант миниинвазивного оперативного вмешательства по поводу паховой грыжи вторым этапом после РПЭ становится трудновыполнимым, поскольку преперитонеальное пространство, используемое для расположения сетчатого эндопротеза, уже скомпрометировано.
Заключение
Учитывая возрастающий интерес к роботической хирургии, а также накапливаемый опыт, мы посчитали важным провести обзор литературы по проблеме сочетанного выполнения робот-ассистированной простатэктомии и трансабдоминальной преперитонеальной герниопластики, а также представить свои данные.
Основываясь на полученных нами результатах, которые соответствуют мировым, мы пришли к выводу, что симультанное выполнение трансабдоминальной преперитонеальной герниопластики и робот-ассистированной простатэктомии оправданно, является безопасным и эффективным методом.
В свою очередь, отказ от одномоментного оперативного лечения паховой грыжи может увеличить риск ущемления грыжевого выпячивания в раннем периоде после робот-ассистированной простатэктомии.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflict of interest.










