Робот-ассистированная дивертикулэктомия мочевого пузыря у мальчика 9 лет
Актуальность
Дивертикул мочевого пузыря (ДМП) у детей достаточно редкая патология, встречающаяся в практике детского уролога. ДМП выявляется в 1,7 % случаев у детей, которым проводится рентгенологическое обследование по поводу инфекции мочевыводящих путей [1]. ДМП чаще встречается у взрослых мужчин и обусловлен заболеваниями предстательной железы, которая является причиной инфравезикальной обструкции. Ложный ДМП образуется как локализованное выпячивание слизистой оболочки мочевого пузыря между дефектом его мышечных волокон. В большинстве случаев ДМП формируется в парауретеральном отделе мочеточника, что связано с патологией связки Вальдейера. Парауретеральный дивертикул может сочетаться с инфравезикальной обструкцией, пузырномочеточниковым рефлюксом или обструкцией уретеровезикального соустья. Врожденный истинный дивертикул, как правило, расположен в области тела или верхушки мочевого пузыря и, в отличие от ложного ДМП, имеет морфологическое строение идентичное стенке мочевого пузыря.
Если ДМП имеет клинические проявления (боль, инфекцию мочевой системы, гематурию, дисфункцию мочеиспускания, а при парауретеральной локализации — пузырно-мочеточниковый рефлюкс или обструкцию уретеровезикального соустья), то показано проведение хирургического лечения. Традиционно дивертикулэктомия может быть выполнена как внутрипузырным, так и экстравезикальным доступом. В последнее время все чаще стали появляться публикации об удалении ДМП либо с использованием лапароскопического [1–3], либо везикоскопического доступа [4–6]. В нескольких недавних публикациях сообщается об удалении ДМП у детей с использованием роботизированного доступа [7, 8], чему и посвящено данное сообщение.
Клинический случай
Мальчик 9 лет направлен для уточнения диагноза и определения плана лечения в национальный медицинский исследовательский центр им. В.А. Алмазова в январе 2020 г. из анамнеза известно, что в октябре 2018 г. у ребенка на фоне длительной задержки мочи отмечались дизурические явления — болезненное, затрудненное мочеиспускание. В анализах мочи отмечались признаки воспалительного процесса. Пациент получил курс антибактериальной терапии с положительным субъективным эффектом. По данным ультразвукового исследования (УЗИ) мочевого пузыря заподозрен дивертикул мочевого пузыря. Отмечалось большое количество остаточной мочи (до 180 мл). В мае 2019 г. по месту проживания проводилась микционная цистография, данных о наличии пузырно-мочеточникового рефлюкса не получено, нельзя исключить наличие дивертикула мочевого пузыря (рис. 1). При внутривенной урографии: пиелоэктазия с двух сторон без признаков обструкции (рис. 2). В дальнейшем болезненное или затрудненное мочеиспускание в течение года не повторялось, в анализах мочи без патологических изменений. Однако отмечалась тенденция к редким мочеиспусканиям (2–3 раза в сутки), необходимость подключения дополнительной мускулатуры передней брюшной стенки при опорожнении мочевого пузыря.
При поступлении активных жалоб не предъявляет. Мочеиспускание 2–3 раза в день. Эпизодов недержания мочи не отмечается. Ритм спонтанных мочеиспусканий в течение двух дней: мочеиспускание 3–4 раза в день по 50–300 мл, в среднем — 200 мл.
УЗИ почек и мочевого пузыря: правая почка расположена типично, форма, контуры в норме, лоханка 7,5 мм в переднезаднем размере. левая почка с втяжением по заднему контуру, паренхима дифференцирована, лоханка 5,6 мм в переднезаднем размере. Мочевой пузырь гипотоничен, объемом около 230 мл, паравезикально определяется жидкостное образование объемом около 40 мл.
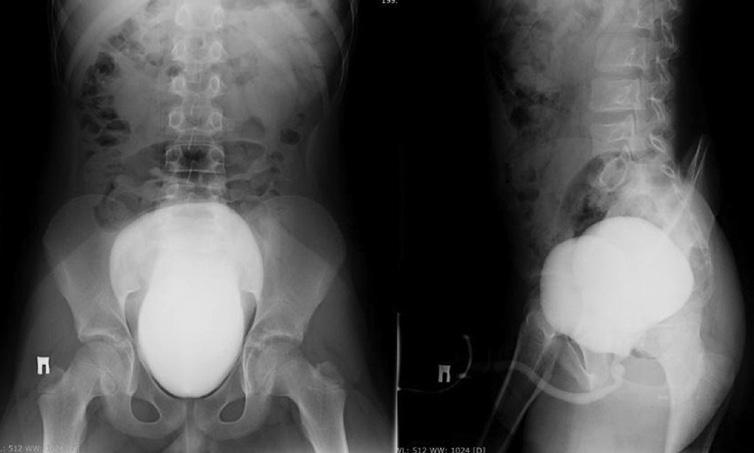
Рис. 1. Микционная цистоуретрография при дебюте заболевания в 2019 г.
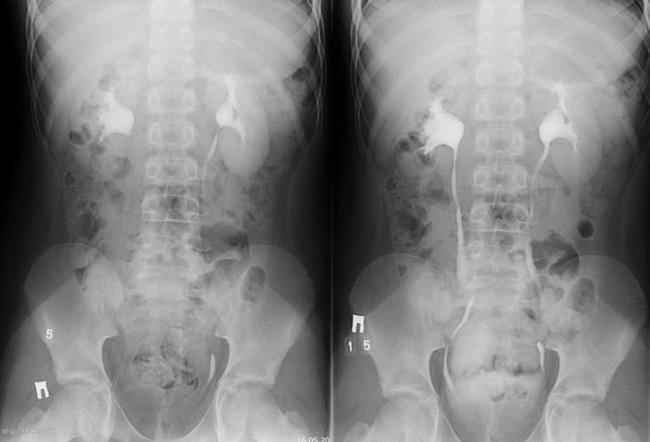
Рис. 2. урография при дебюте заболевания в 2019 г.
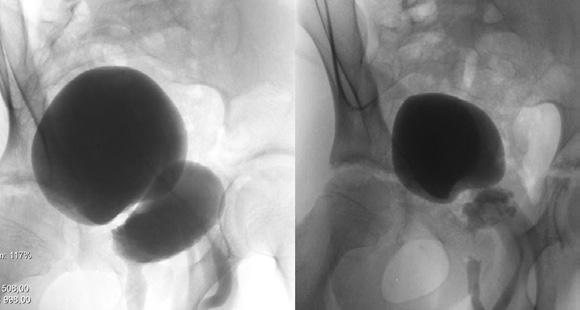
Рис. 3. Микционная цистоуретрография в условиях рентгенангиохирургического кабинета
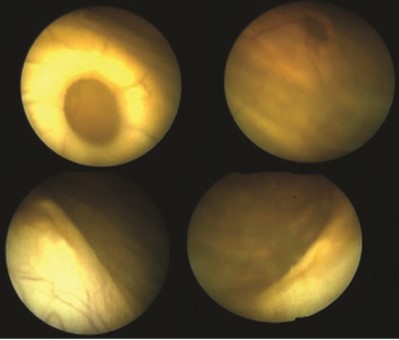
Рис. 4. Цистоуретроскопия
Микционная цистоуретрография в условиях рентгенангиохирургического кабинета: при заполнении мочевого пузыря контрастом получено изображение дополнительной полости, связанной с мочевым пузырем узкой шейкой в области заднего контура мочевого пузыря. Дивертикул заполняется при микции. Стенки его ровные, форма округлая. Данных о наличии ПМР нет (рис. 3).
Цистоуретроскопия: устье дивертикула округлой формы с ровными краями обнаружено по задней поверхности мочевого пузыря (на 8 часах условного циферблата). Устья мочеточников незначительно латерализованы, не зияют. Задние отделы уретры без особенностей (рис. 4).
Лечение. В январе 2020 г. мальчику было проведено оперативное вмешательство в объеме робот-ассистированной дивертикулэктомии мочевого пузыря. Под эндотрахеальным наркозом выполнен лапароцентез в нижней параумбиликальной точке. наложен карбоксиперитонеум, давление 12 мм вод. ст. Порты da Vinci 12 и 8 мм, а также ассистентский 5 мм порт установлены в типичных местах для проведения операции на нижних отделах брюшной полости (рис. 5).
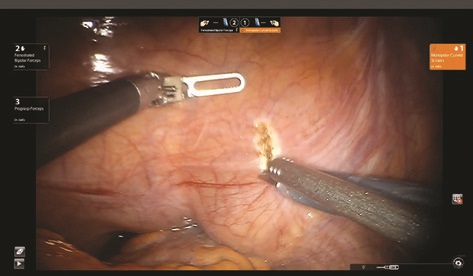 Рис. 6. Рассечение париетальной брюшины в дугласовом пространстве
Рис. 6. Рассечение париетальной брюшины в дугласовом пространстве
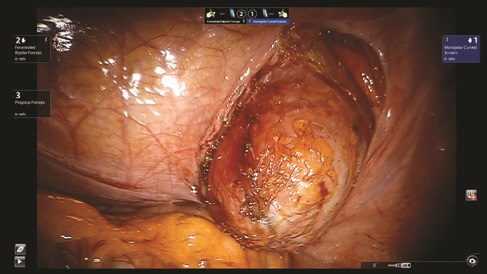
Рис. 7. идентифицирован дивертикул мочевого пузыря
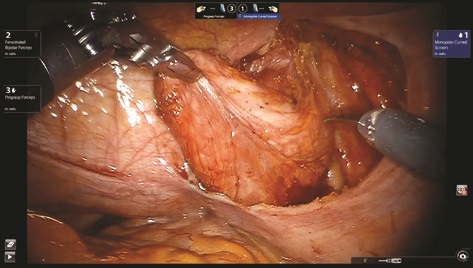
Рис. 8. Визуализирована шейка дивертикула мочевого пузыря
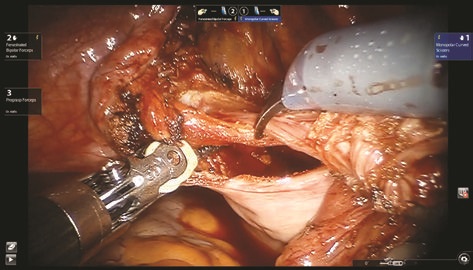
Рис. 9. иссечение дивертикула мочевого пузыря
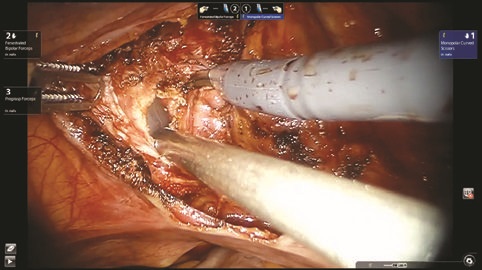
Рис. 10. Дивертикул мочевого пузыря полностью иссечен
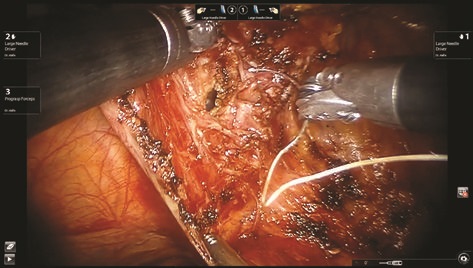
Рис. 11. начало ушивания дефекта стенки мочевого пузыря
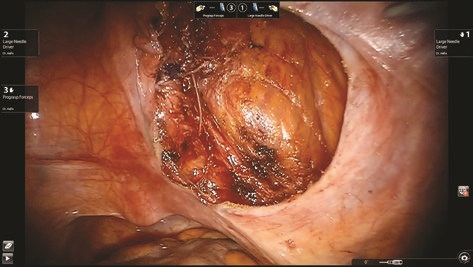
Рис. 12. Дефект стенки мочевого пузыря ушит
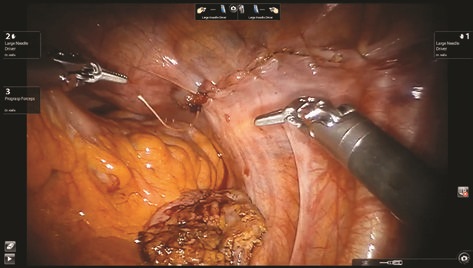
Рис. 13. Брюшина над мочевым пузырем ушита
По уретре в мочевой пузырь беспрепятственно заведен ригидный цистоскоп 9,5 Ch, выполнена смотровая цистоскопия. Оптическая среда прозрачная. слизистая оболочка мочевого пузыря бледно-розового цвета. Устья мочеточников расположены на 5 и 7 часах, щелевидные, перистальтируют. По задней стенке визуализирован вход в дивертикул диаметром около 1 см. В полость дивертикула мягким концом заведена струна-проводник, для ориентира. Мочевой пузырь дренирован по уретре катетером Фолея 10 Ch. При дальнейшей ревизии через толщу тканей в проекции мочевого пузыря визуализирован контур струны-проводника. Вскрыта париетальная брюшина в дугласовом пространстве (рис. 6).
По задней стенке мочевого пузыря определяется округлое образование размером около 8 см в диаметре — дивертикул мочевого пузыря (рис. 7).
Дивертикул выделен до стенки мочевого пузыря, визуализирована его шейка (рис. 8). Дивертикул мочевого пузыря иссечен (рис. 9, 10), погружен в лапароскопический эвакуатор и удален. Дефект стенки мочевого пузыря ушит викрилом 3/0 (рис. 11, 12). Проведен контроль герметичности при наполнении мочевого пузыря через уретральный катетер. Брюшина над мочевым пузырем ушита (рис. 13). Порты удалены и раны послойно ушиты. Длительность операции составила 135 мин. Консольное время 75 мин. Объем кровопотери 20 мл.
При гистологическом исследовании операционного материала дивертикула мочевого пузыря образование вскрыто с полостью (4,0 × 3,0 см). наружная поверхность гладкая, внутренняя — зернистая серо-розовая, толщина стенки 0,4–0,5 см. стенка образования изнутри выстлана гиперплазированным переходным эпителием с умеренной лимфоцитарной инфильтрацией собственно слизистой оболочки и периваскулярно, мышечная и серозная оболочки без клеточной инфильтрации. Данные гистологического исследования, которые выявили в стенке дивертикула все слои, характерные для стенки мочевого пузыря, говорят о его врожденном характере (истинный дивертикул мочевого пузыря).
Исход и результаты последующего наблюдения. Пациент находился в отделении реанимации и интенсивной терапии сутки. Уретральный катетер удален на 7-е сутки после операции. Мочеиспускание самостоятельное, свободное; явлений задержки, недержания не отмечалось. Пациент выписан на 9-е сутки после операции в удовлетворительном состоянии. При контрольном обследовании через год по месту жительства жалоб не предъявляет, мочеиспускание не нарушено, патологических изменений при УЗИ почек и мочевого пузыря нет.
Обсуждение
Точных данных по распространенности ДМП у детей нет. Дивертикул мочевого пузыря встречается редко, что исключает возможность проведения больших когортных и рандомизированных контролированных исследований, в связи с чем для лечения используются лишь тематические исследования экспертов, опубликованные в последние два десятилетия [1].
Впервые открытую резекцию мочевого пузыря внепузырным доступом по поводу дивертикула выполнили Czerny с соавт. в 1897 г. [9]. лапароскопическую резекцию мочевого пузыря впервые провели R.O. Parra и J.A. Boullier в 1992 г., предложив для обнаружения дивертикула интраоперационное введение фиброцистоскопа в полость последнего [10].
В 2000 г. K.Y. Kok и соавт. [11] сообщили о первом успешном удалении ДМП у 6-летнего ребенка лапароскопическим доступом [11]. Впервые о везикоскопической дивертикулэктомии в сочетании с уретероцистонеоимплантацией у ребенка доложили T. Holger с коллегами в 2005 г. [12]. В последующие годы также опубликовано много описаний отдельных клинических случаев у детей [1–8].
Прогрессивное развитие медицинских технологий привело к созданию альтернативного метода хирургического лечения дивертикулов мочевого пузыря при помощи роботической системы da Vinci. В 2006 г. A.D. Berger и M. Stifelman впервые выполнили робот-ассистированную дивертикулэктомию [13]. Данный вид малоинвазивной хирургии имеет ряд преимуществ в сравнении с открытой: улучшенная визуализация операционного поля, точность и прецизионность движений хирурга, малая травматичность и минимальная частота возникновения послеоперационных осложнений.
Первое сообщение о проведении робот-ассистированной дивертикулэктомии у 12-летнего мальчика опубликовано в 2009 г. J.J. Meeks и соавт. [14]. ДМП был достаточно большого размера — 12 см; в статье не указана продолжительность вмешательства, пациент был выписан на первые сутки после удаления уретрального катетера, с хорошим отдаленным результатом через 7 мес.
В 2012 г. M.S. Christman и P. Casale сообщили о 14 случаях успешной робот-ассистированной трансперитонеальной дивертикулэктомии у детей. авторы делают вывод, что робот-ассистированный трансперитонеальный доступ является безопасной альтернативой открытой хирургии ДМП [15].
Заключение
Робот-ассистированную дивертикулэктомию мочевого пузыря у детей можно считать возможным, эффективным и безопасным методом лечения в экспертных центрах, имеющих большой опыт роботических операций. Описанный клинический случай дивертикулэктомии мочевого пузыря — первый в России, выполненный с помощью роботической системы в педиатрической практике.
Дополнительная информация
Вклад авторов. Все авторы внесли существенный вклад в разработку концепции, проведение исследования и подготовку статьи, прочли и одобрили финальную версию перед публикацией. Вклад каждого автора: М.С. Мосоян — хирургическое лечение пациента, обзор литературы, сбор и анализ литературных источников, написание текста и редактирование статьи; Д.А. Федоров — курация, хирургическое лечение пациента, сбор и анализ литературных источников, подготовка и написание текста статьи; И.Б. Осипов, В.В. Бурханов — хирургическое лечение пациента, подготовка и написание текста статьи; Т.М. Первунина — сбор и анализ литературных источников, написание текста и редактирование статьи; И.М. Каганцов — сбор и анализ литературных источников, написание текста и редактирование статьи.
Источник финансирования. Авторы заявляют об отсутствии внешнего финансирования при проведении поисково-аналитической работы и подготовке рукописи.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Информированное согласие на публикацию. Авторы получили письменное согласие законных представителей пациента на публикацию медицинских данных и фотографий.








