Ишемическая болезнь сердца (ИБС)
Ишемическую болезнь сердца (ИБС): причины, симптомы, диагностика, лечение
Сердечные заболевания остаются ведущей причиной смертности мужчин и женщин в России1. Согласно исследованиям Росстата за 2020 и 2021 годы, сердечно-сосудистая патология стала безусловным лидером по количеству смертей в год, среди которых 1 место занял диагноз ишемическая болезнь сердца2.
Эта болезнь отличается поражением миокарда, возникающим вследствие нарушения кровотока. С прогрессированием патологии появляются признаки сердечной недостаточности, высок риск фатальных кардиоваскулярных событий. Чтобы лучше разобраться в причинах и симптомах заболевания, стоит обратиться к анатомии венечного русла (так называется система кровоснабжения сердца), поскольку именно в ней развивается патология.
Анатомия венечного русла
Сосуды, питающие сердце кровью, называются коронарными, или венечными артериями. Левая коронарная артерия снабжает кровью переднюю стенку правого желудочка, передний отдел межжелудочковой перегородки, верхушку и часть боковой стенки левого желудочка, заднюю и боковую стенки левого желудочка, левое предсердие. Правая (она обычно больше) питает правый желудочек, заднюю часть межжелудочковой перегородки, заднюю стенку левого желудочка, заднюю сосочковую мышцу, правое предсердие3.
Классификация ИБС
ИБС (ишемическая болезнь сердца) — это групповое понятие. Оно объединяет в себе разные заболевания (нозологические единицы). Выделяют 9 форм ишемической болезни сердца4:
- Инфаркт миокарда;
- Внезапная сердечная смерть (сопровождается внезапной остановкой органа);
- Острый коронарный тромбоз без развития сердечного приступа;
- Стенокардия;
- Инфаркт миокарда в анамнезе;
- Ишемическая кардиомиопатия;
- “Тихая” ишемия миокарда, т. е. без болевой симптоматики;
- Аритмии и изменение проводимости;
- Атеросклероз коронарных сосудов со значимыми гемодинамическими отклонениями.
Первые три патологии относятся к острым формам ишемической болезни сердца, и их объединяют понятием “острый коронарный синдром”. Остальные нозологии рассматриваются как хроническая ишемическая болезнь сердца.
Факторы риска ИБС
Факторы риска развития ишемической болезни сердца бывают немодифицируемыми и модифицируемыми5. На первую группу человек повлиять не может: к ним относятся пол (болезнь чаще возникает у мужчин, чем у женщин), возраст, отягощенный семейный анамнез.
К модифицируемым факторам риска ишемической болезни сердца относятся6:
- Артериальная гипертензия с систолическим давлением от 180 мм рт. ст. и выше7;
- Сахарный диабет. Высокая интенсивность атерогенеза (процесса образования жировых бляшек в сосудах) развивается из-за дисфункции эндотелия (внутреннего слоя сосудов), усиления окислительного стресса и повышения концентрации продуктов обмена глюкозы8,9;
- Курение. Токсичные вещества повышают частоту сердечного ритма, увеличивают риск образования тромбов, повышают уровень артериального давления, снижают количество кислорода, которое может переносить кровь;
- Нарушение баланса разных видов жиров в организме;
- Гиподинамия и ожирение. Ведение активного образа жизни снижает риски ишемической болезни сердца в 2 раза10. Недостаток физических упражнений способствует возникновению ожирения и связан с более высоким уровнем холестерина и триглицеридов. При сочетании гиподинамии с избыточной массой тела риск ишемического поражения сердечной мышцы возрастает;
- Высокий уровень стресса.
Причины и механизм развития ИБС
Ишемическая болезнь возникает в результате снижения интенсивности кровотока через один или несколько сосудов сердца. Из-за этого снижается количество кислорода, которое получает сердечная мышца. Таким образом, главная причина ишемической болезни сердца в том, что потребность сердечной мышцы в кислороде превосходит поступающий объем11.
При ИБС важно не только то, что объем кислорода, поступающего к сердцу, снижается. Если миокарду нужно больше кислорода, в норме кровоток усиливается. Под действием факторов развития ишемической болезни сердца этого не происходит — артерия с атеросклерозом не способна к увеличению коронарного кровотока1.
Развитие ишемической болезни сердца может происходить по трем механизмам11:
- Атеросклероз. Холестериновые бляшки образуются на стенках венечных сосудов. Увеличиваясь, они сужают просветы артерий, что приводит к ограничению кровотока;
- Тромбоз. Разрыв или отрыв атеросклеротической бляшки приводит к закупорке сосуда, то есть критическому сужению просвета и тяжелой ишемии, а затем к инфаркту;
- Спазм. Если происходит напряжение мышц сосудистой стенки, просвет сосуда тоже сужается. Это преходящее состояние, тоже может вызвать ишемические явления.
Ишемия может развиваться и по другим причинам, более редким. К ним относятся:
- аномалии в развитии венечных артерий,
- расслоение корня аорты,
- генетические синдромы,
- эндокардит (воспалительное заболевание внутренней оболочки сердца),
- передозировка наркотических веществ или лекарственных препаратов и т. д.
Провоцирующими факторами, при которых сужение сосудов усугубляется и возникает болевой синдром, являются физическая активность (основной фактор), эмоциональный стресс, употребление наркотических веществ, низкая температура среды.
Симптомы ишемической болезни сердца
Для каждого сердечного заболевания, входящего в группу ИБС, характерна своя симптоматика. Но первым клиническим симптомом ишемической болезни сердца часто становится стенокардия, то есть боль в груди12. Она чувствуется за грудиной, может распространяться в левую руку, плечо, нижнюю челюсть, реже в область живота. Болевые ощущения возникают во время физической нагрузки или стресса, а с прогрессированием болезни могут развиваться в более спокойной обстановке, а на поздних стадиях и в покое. У человека может возникать одышка.
Диагностика ИБС
Диагностика ишемической болезни сердца строится на трех основаниях: характерные клинические проявления (стенокардическая боль), данные анамнеза (наличие факторов риска) и выявленная ишемия сердечной мышцы (для этого применяются инструментальные методы обследования).
При подозрении на ишемические явления кардиолог назначает11:
- ЭКГ;
- Холтеровское мониторирование;
- Стресс-тест — проба 6-минутной ходьбы или тредмил-тест;
- ЭхоКГ;
- Стресс-ЭхоКГ;
- Коронароангиография;
- КТ сердца.
При ИБС выполняют и лабораторные анализы. Диагностика ишемической болезни сердца должна быть точной и своевременной. Это важный фактор улучшения прогноза болезни.
Лечение ИБС
Лечение ишемической болезни сердца может быть консервативным и хирургическим. Основа консервативной терапии — модификация факторов риска и фармакологическое воздействие1. Необходима нормализация массы тела, исключение стрессов, отказ от курения и приема алкоголя, контроль гликемии. Медикаментозное лечение хронической ишемической болезни сердца включает прием антикоагулянтов и антиагрегантов, нитратов, бета-блокаторов, блокаторов кальциевых каналов, статинов, ингибиторов АПФ. Индивидуально могут быть назначены и препараты других групп5,6.
Операция при ИБС
Значительную роль играет кардиохирургическое лечение. Основная задача этого метода — восстановить кровоток миокарда в обход больных артерий, то есть провести «реваскуляризацию».
Ее выполняют в следующих случаях1:
- при поражении ствола левой коронарной артерии с сужением просвета более 50%;
- стенозе правой венечной артерии в верхней ее части более 50%;
- поражении нескольких коронарных сосудов в сочетании со сниженной фракцией выброса левого желудочка (то есть ослаблением толчка крови) и признаками сердечной недостаточности;
- стенозе единственной сохранной венечной артерии более 50%.
Для выполнения реваскуляризации используются разные хирургические вмешательства. Наиболее часто используемые из них – чрескожное коронарное вмешательство (ЧКВ), аортокоронарное шунтирование (АКШ) и др.
- ЧКВ – это операция, при которой в лучевую или бедренную артерию вводится специальный проводник, а через него – катетер с баллоном на конце. Он проводится в зону стеноза, где баллон раздувают. Под давлением бляшка расплющивается, а на ее место устанавливается особое устройство, которое мешает повторной закупорке сосуда — стент15.
- АКШ — это процедура, при которой создается новый путь кровотока. У пациента берут фрагмент собственной вены, обычно с голени, и одним концом подшивают ее к аорте. Второй конец подшивается к венечной артерии ближе к миокарду, чем место сужения
Принцип работы робота da Vinci
Робот da Vinci позволяет с высокой точностью выполнять манипуляции на миниатюрных структурах венечного русла, в ограниченном пространстве грудной клетки. Роботическая операция по лечению ишемической болезни сердца проходит под контролем высококвалифицированного хирурга, который управляет специальными джойстиками. Точные движения рук хирурга передаются на роботические инструменты «EndoWrist» которые обладают 7 степенями свободы. Это означает, что хирург может поворачивать инструменты под нужным углом, чего невозможно добиться ручным или лапароскопическим инструментом. Робот способен нивелировать даже минимальный тремор рук, ведь движение инструмента в 1 мм требует гораздо большей амплитуды перемещения руки. Через 3D HD видеоискатель консоли хирурга оперирующий врач видит детальное объемное изображение операционного поля, что позволяет ему точно оценивать ситуацию и прецизионно выполнять манипуляции16.
Преимущества хирургии da Vinci
Роботическое коронарное шунтирование при ИБС может выполняться с применением робота da Vinci.
Цель такого метода лечения ишемической болезни сердца — малотравматичное выполнение операции без вскрытия грудной клетки. Такая методика сводит к минимуму операционную травму, а также позволяет избежать негативных эффектов искусственного кровообращения, поскольку вмешательство можно выполнить и на работающем сердце13.
Можно выделить важные преимущества роботической операции:
- Малоинвазивность, то есть малотравматичность вмешательства без больших разрезов. Операции на роботе da Vinci проводятся через несколько проколов размером 1 см, что значительно снижет кровопотерю, степень повреждения тканей, риск септических осложнений;
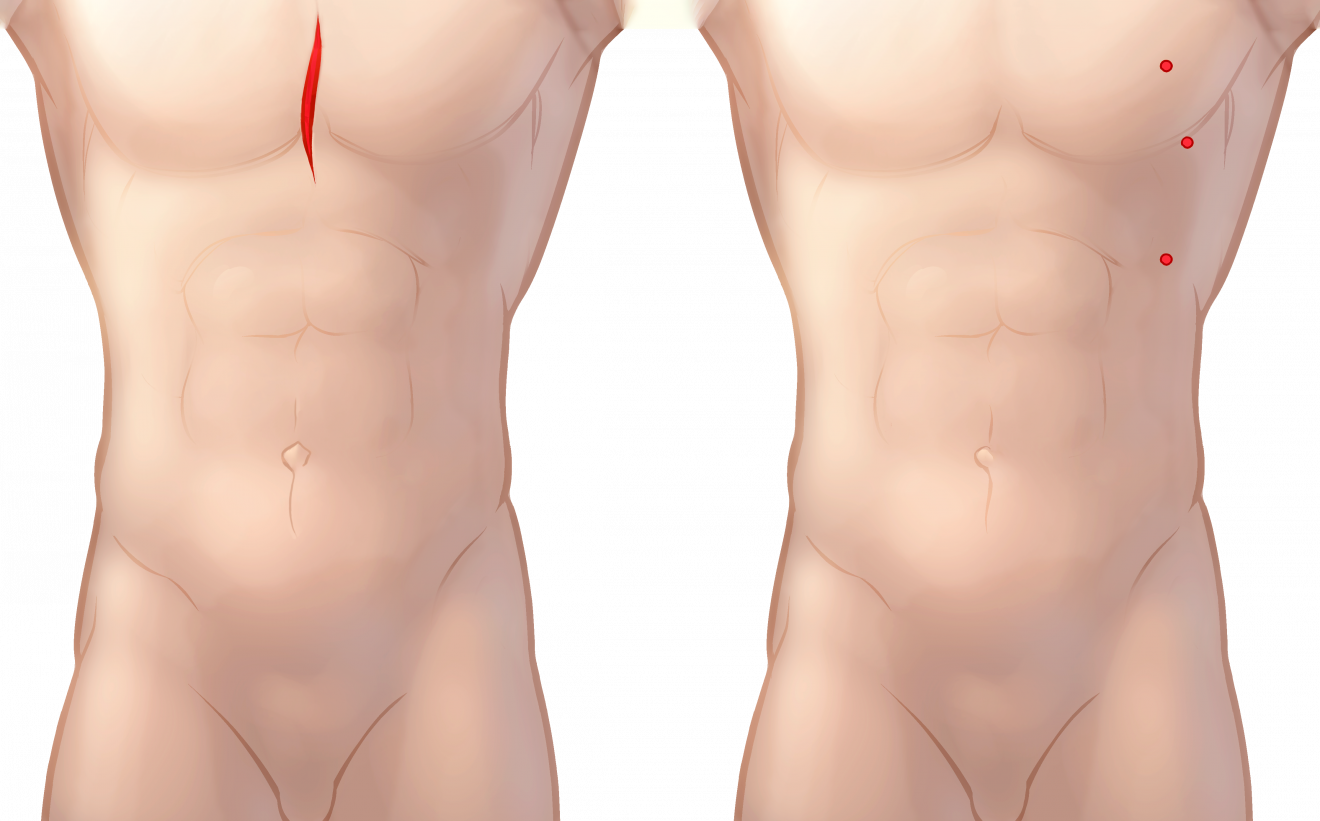 Справа – разрез при открытой операции, слева – при робот-ассистированной
Справа – разрез при открытой операции, слева – при робот-ассистированной
- Продолжительность пребывания пациента в клинике снижается, укорачивается послеоперационный период. После робот-ассистированной операции многие пациенты уже в первый день могут двигаться. Выписка происходит обычно уже на 3–7 день
- Хороший косметический эффект – после операции остаются шрамики, размером не более 2 см. Со временем они становятся практически незаметными17-19.
Несмотря на наличие ряда значительных преимуществ при роботической операции по поводу ИБС, как и при любом другом вмешательстве, невозможно гарантировать отсутствие осложнений и рисков. Каждый случай уникален, и поэтому пациенту необходимо обсудить все вопросы, касающиеся робот-ассистированной операции и своей болезни с лечащим врачом.
Статья предназначена для ознакомления и носит исключительно информационный характер. Для постановки диагноза и выбора метода лечения обратитесь за консультацией к врачу. На нашем сайте вы можете найти специалиста по лечению РМП и связаться с ним через форму
«Обращение к врачу» в профиле хирурга.