Лечение больного прогрессирующим двусторонним фиброзно-кавернозным туберкулезом легких с тотальной лекарственной устойчивостью микобактерий к противотуберкулезным препаратам (клинический случай)
Резюме
Представлен клинический случай успешного лечения двустороннего фиброзно-кавернозного туберкулеза легких с тотальной лекарственной устойчивостью микобактерий туберкулеза (МБТ). Применялось сочетание терапии и методов хирургического коллапса легких. Достигнуто клиническое улучшение, пациент абациллирован. Сочетание терапии и хирургического лечения дает перспективу улучшения и даже клинического излечения у больных туберкулезом с тотальной лекарственной устойчивостью.
Ключевые слова: туберкулез; хирургическое лечение; лекарственная устойчивость.
Лечение пациентов с двусторонним распространенным фиброзно-кавернозным туберкулезом легких представляет одну из наиболее трудных задач современной фтизиатрии. На 5 больных, снятых с учета в связи с клиническим выздоровлением, приходится 2 пациента, умерших от туберкулеза [1]. У больных хроническими формами туберкулеза встречаемость лекарственной устойчивости возбудителя достигает 80% [2]. У таких пациентов даже при длительном лечении сохраняется бактериовыделение, что делает их эпидемически опасными для окружающих на долгое время [3]. В этом случае консервативное лечение даже при адекватно подобранной схеме химиотерапии не позволяет добиться значимого клинического результата. Во многом возможности консервативного лечения этих больных исчерпываются, не давая перспектив клинического излечения или даже стабилизации процесса, что в конечном счете приводит к летальному исходу. Дополнение адекватной схемы химиотерапии немедикаментозными методами лечения позволяет добиться хороших результатов лечения даже у больных двусторонним туберкулезом легких с наличием тотальной лекарственной устойчивости микобактерий.
Цель: представить возможности сочетания консервативного и коллапсохирургического методов лечения больных двусторонним фиброзно-кавернозным туберкулезом легких с тотальной лекарственной устойчивостью микобактерий.
Больной С. 26 лет. Проходил стационарное лечение в хирургическом отделении ФГБУ СПБ НИИФ с 16.07.13 по 18.04.2014 — 276 дней.
Диагноз туберкулеза установлен в апреле 2009 г. Контакт с больными туберкулезом имел в местах лишения свободы. Выявлен по обращаемости. Первоначально установлен диагноз инфильтративного туберкулеза верхней доли правого легкого. Выявление заболевания и первоначальное лечение по I режиму проводилось в местах лишения свободы в течение 2 лет. За период лечения отмечалась отрицательная динамика процесса с формированием фиброзно-кавернозного туберкулеза верхних долей обоих легких. Несмотря на то что устойчивость к SHR была выявлена в апреле 2009 г., диагноз МЛУ МБТ (S, H, R) установлен, только через 2 года (2011 г.), и пациент был переведен на IV режим химиотерапии. Через 2 мес. IV режим отменен ввиду «неэффективности». Далее в течение 3 мес. лечения больной не получал. После освобождения было возобновлено лечение по IV режиму с назначением Z, E, K, Pt, Ofx, PAS, Cs, которое больной получал на протяжении 2 мес. Отмечалась отрицательная динамика процесса в виде ухудшения общего состояния и клинико-рентгенологических данных. В апреле 2013 г. (через 3 года от начала заболевания) установлено расширение спектра ЛУ до ШЛУ (H, R, S, E, K, Cap, Ea, Ofx). В связи с появлением эпизодов легочного кровотечения 1-й степени консультирован хирургом и для дальнейшего лечения переведен в хирургическое отделение. ФГБУ СПБ НИИФ. На момент поступления в ФГБУ СПБ НИИФ болен в течение 4 лет.
При поступлении общее состояние тяжелое, с признаками выраженной интоксикации, повышением температуры до 38,0–39,0° С, дефицитом массы тела (индекс массы тела 17,7), массивным бактериовыделением. Индекс коморбидности составил 3 балла.
Проведено обследование больного, в том числе с выполнением СКТ ОГК и КИФВД.
СКТ ОГК: С1–3 левого легкого, С1–2 правого легкого, С6 обоих легких тотально густо обсеменены полиморфными разнокалиберными очагами 0,3–1,0 см в диаметре, некоторые из них кавернизированы, некоторые — с включениями извести на фоне пневмофиброза с уменьшением верхней доли левого легкого. На этом фоне определяются системы полостей (максимальная слева). В базальных сегментах — мелкоочаговая тотальная диссеминация, паравертебрально в С10 слева — инфильтрат с распадом, в С8 слева — казеозно-некротический фокус с точечной деструкцией, в С9 — каверна щелевидной формы, крупные кавернизированные очаги в медиальном субсегменте С10 правого легкого. Средостение подтянуто влево (рис. 1).
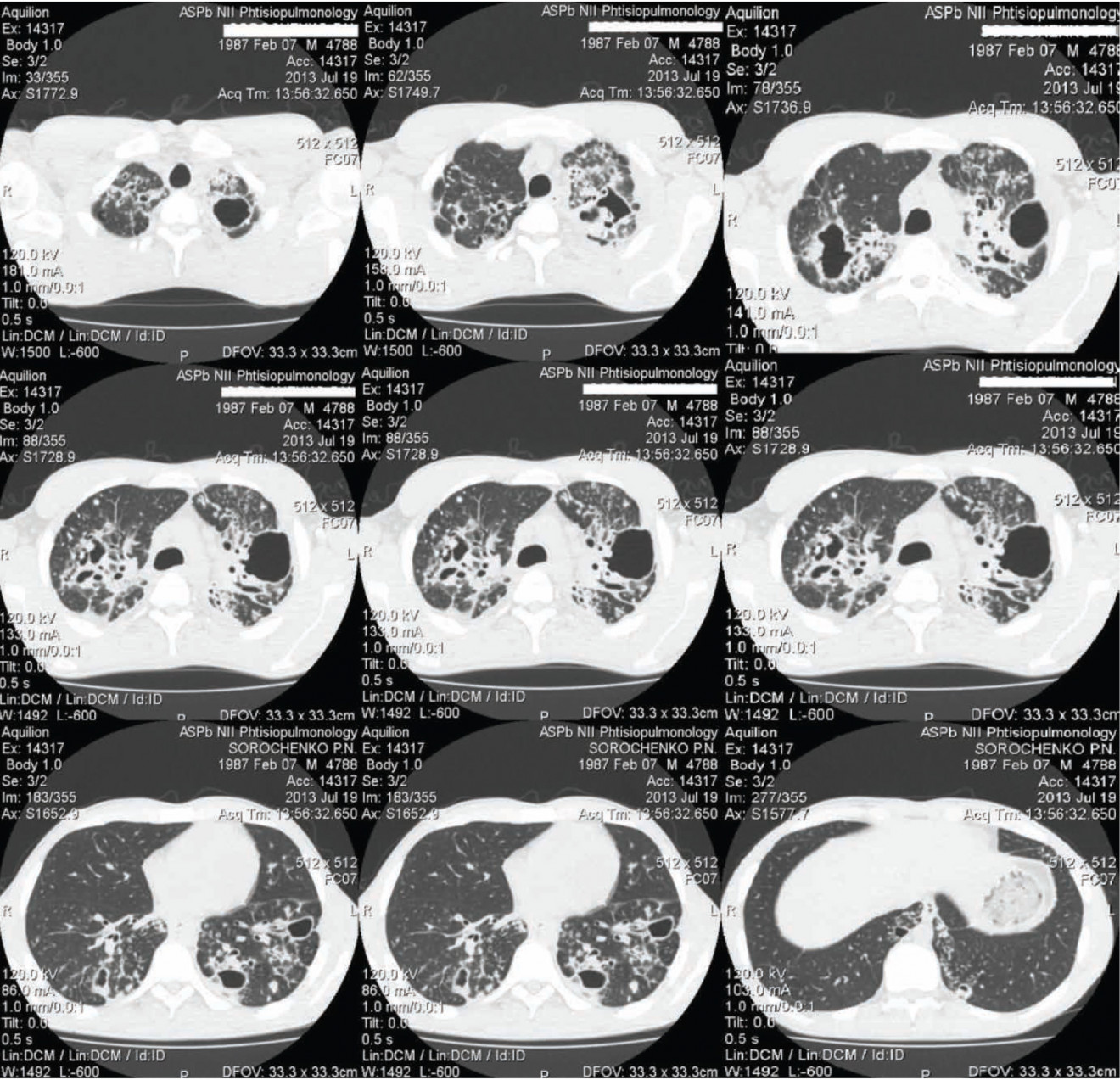 Рис. 1. СКТ больного С. до начала лечения
Рис. 1. СКТ больного С. до начала лечения
КИФВД: смешанный вариант нарушения механики дыхания (умеренное снижение общей емкости легких с ее обструктивной перестройкой, умеренное повышение сопротивления центральных дыхательных путей), резкое снижение легочного газообмена в покое. ЖЕЛ —58%, ОФВ 1 — 52%.
Клинический анализ крови: гемоглобин — 121 г/л, эритроциты — 5,24×1012 /л, 8,9×109 /л, СОЭ — 18 мм/ч.
ФБС: левосторонний ограниченный, резко выраженный верхнедолевой катаральный эндобронхит.
Сцинтиграфия легких: суммарный кровоток в левом легком составляет 29,5%, в правом легком — 70,5%.
Установлен диагноз: двусторонний фиброзно-кавернозный туберкулез легких в фазе инфильтрации и обсеменения. МБТ(+), ШЛУ H, R, S, E, K, Cap, Ea, Ofx, ДН 2 ст., СН 1 ст. Хронический вирусный гепатит С, железодефицитная анемия легкой степени, двусторонний неврит слуховых нервов.
Вследствие тяжести состояния проведение инвазивных методов лечения на момент поступления было неприменимо. С учетом данных исследования устойчивости МБТ назначено лечение по V режиму: Z 2,0, Pas 12,0, Cs 0,75, Amox 1,875, Cl 1,0, зивокс 0,6, меронем 3,0, которое проводилось в течение 3 мес. в условиях терапевтического отделения ФГБУ СПБ НИИФ.
Вследствие тяжести состояния проведение инвазивных методов лечения на момент поступления было неприменимо. С учетом данных исследования устойчивости МБТ назначено лечение по V режиму: Z 2,0, Pas 12,0, Cs 0,75, Amox 1,875, Cl 1,0, зивокс 0,6, меронем 3,0, которое проводилось в течение 3 мес. в условиях терапевтического отделения ФГБУ СПБ НИИФ.
С учетом распространенности поражения с тотальным поражением обоих легких проведение резекционных вмешательств было нецелесообразно. Однако эффективность проводимой терапии была невысока, сохранялись дефицит массы тела, фебрильная температура и бактериовыделение. В связи с этим принято решение о дополнении терапевтического лечения применением малоинвазивных методов коллапсолечения — установки ЭКББ, экстраплевральной торакопластики и использования лечебного пневмоперитонеума. Последовательно выполнены следующие вмешательства:
- (30.10.13, через 3 мес. с момента поступления) правосторонняя экстраплевральная верхне-дорзальная пятиреберная торакопластика минидоступом;
- (16.12.13, через 5 мес. с момента поступления) левосторонняя экстраплевральная верхне-дорзальная пятиреберная торакопластика минидоступом;
- (18.02.14, через 7 мес. с момента поступления) эндоскопическая клапанная бронхоблокация правого бронха 6-го сегмента и правого верхнедолевого бронха;
- (02.04.14, через 9 мес. с момента поступления) эндоскопическая клапанная бронхоблокация левого бронха 6-го сегмента;
- наложение пневмоперитонеума выполнялось еженедельно начиная с 3-го месяца с момента поступления.
Переносимость комплексного лечения была тяжелой, со значительным снижением показателей функции внешнего дыхания (снижение ЖЕЛ до 44%, ОФВ 1 — до 41%), развитием клинически значимого бронхообструктивного синдрома и дыхательной недостаточности 2–3-й степени, а также сердечной недостаточности IIА–IIБ степени. Проводились бронхолитическая, кардиотропная, противовоспалительная терапия, а также оксигенотерапия.
В послеоперационном периоде стабилизация процесса происходила медленно. Несмотря на положительную клинико-рентгенологическую динамику с улучшением общего состояния и снижением симптомов интоксикации, у больного возник рецидив легочного кровотечения 1-й степени с эпизодами проффузного легочного кровотечения (4-й степени – остановлено консервативно). Также по данным посева мокроты установлено расширение спектра лекарственной устойчивости до тотальной (S, H, R, E, K, Am, Cap, Ea, Ofx, Pas, Cs — через 10 мес. с момента поступления). Была проведена коррекция схемы лечения с отменой Z, Pas, Cs и назначением препаратов 5-го ряда: Lfx 0,75, Cl 1,0, Amox 1,875, зивокс 0,6, меронем 3,0, перхлозон 0,6. После данной коррекции схемы лечения через 1 мес. произошли стойкая конверсия мазка мокроты, нормализация температуры, уменьшение признаков интоксикации с появлением аппетита и увеличением массы тела, исчезновение признаков дыхательной и сердечной недостаточности. После стабилизации состояния клапанные бронхоблокаторы удалены (справа — через 6 мес. и слева — через 4 мес. после их установки).
В ходе лечения через 5 мес. после выполнения коллапсохирургических методов по данным сцинтиграфии отмечено перераспределение кровотока в легких в сторону улучшения кровотока в левом легком. Сцинтиграфия (08.07.2014): суммарный кровоток в правом легком составляет 68,1%, в левом легком — 31,9%.
Через 12 мес. после коррекции схемы лечения достигнута стабилизации процесса со стойким прекращением бактериовыделения, восстановлением веса и исчезновением признаков интоксикации.
В настоящие время срок лечения пациента составляет 24 мес. от начала лечения и 16 мес. от момента последней коррекции схемы консервативного лечения. Пациент находится в удовлетворительном состоянии, без признаков интоксикации. Индекс массы тела — 21,05. Признаки сердечной и дыхательной недостаточности отсутствуют.
По данным СКТ отмечается положительная динамика с обеих сторон с уменьшением размеров каверн и рассасыванием инфильтрации (рис. 2). По результатам 4 последовательных посевов пациент абациллирован. Продолжается лечение по V режиму.
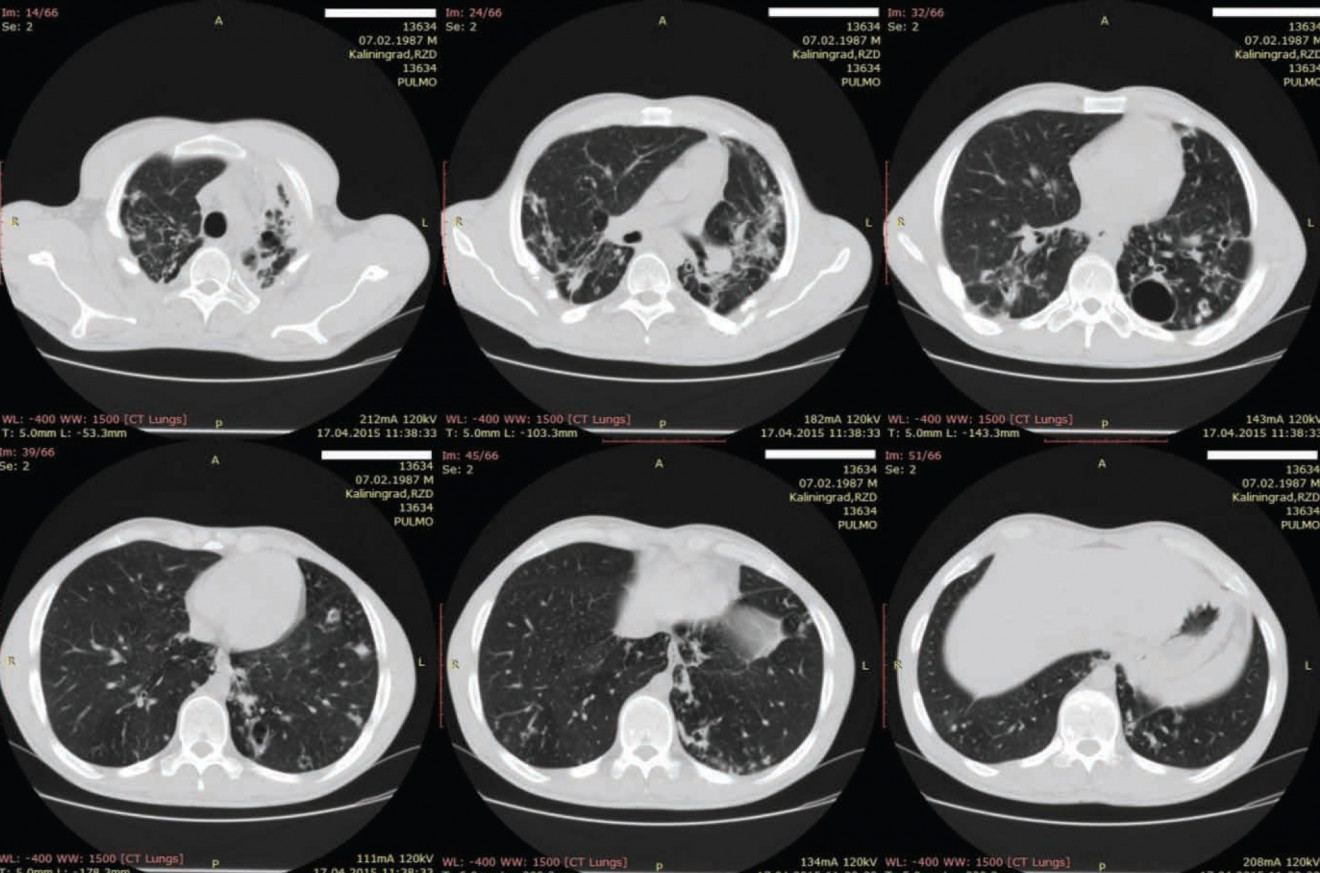 Рис. 2. СКТ больного через 20 мес. с начала лечения и 12 мес. с момента выполнения последнего коллапсохирургического вмешательства
Рис. 2. СКТ больного через 20 мес. с начала лечения и 12 мес. с момента выполнения последнего коллапсохирургического вмешательства
Выводы
- Лечение больных с двусторонним фиброзно-кавернозным туберкулезом с наличием тотальной лекарственной устойчивости микобактерий является сложной задачей и возможно только при сочетании медикаментозных и хирургических методов лечения.
- При наличии субтотального поражения легких, лишающего возможности выполнения радикальных методов хирургического лечения (анатомических резекций и пневмонэктомии), необходимо использовать различные виды коллапсолечения в сочетании друг с другом.





