Использование трансбронхиальной аспирации лимфатических узлов средостения под контролем ультразвукового исследования в дифференциальной диагностике туберкулезного лимфаденита у больных с лимфаденопатией средостения
Резюме
В работе представлены результаты проспективного исследования трансбронхиальной аспирации лимфатических узлов средостения под контролем ультразвукового исследования (EBUS-TBNA) в дифференциальной диагностике туберкулезного лимфаденита у больных с лимфаденопатией средостения. Сроки — с марта 2010 по февраль 2013 г. В исследование включены 72 пациента с лимфаденопатией средостения неясной этиологии, подозрительной на туберкулез. Методы: EBUS-TBNA с последующей видеоторакоскопической биопсией лимфоузлов средостения. Продолжительность EBUS-TBNA составила 31,1±4,9 мин. Осложнений после выполнения процедуры не наблюдалось. Установить диагноз по данным комплексного исследования образцов EBUS-TBNA удалось в 44 случаях (61%). Чувствительность морфологического метода диагностики туберкулеза составила 30%, молекулярных методов диагностики — 60%. Общая чувствительность трансбронхиальной аспирации под контролем ультразвука для диагностики туберкулеза составила 70%, специфичность — 98%, прогностическая ценность положительного и отрицательного результатов, точность — 87,5; 94,6 и 93,7% соответственно. Комплексное исследование трансбронхиальных аспиратов, полученных при EBUS-TBNA, позволяет с высокой точностью исключить туберкулезную причину ЛАПС. Включение EBUS-TBNA в диагностические алгоритмы может позволить снизить количество диагностических операций почти в два раза у больных с лимфаденопатией средостения.
Ключевые слова: ультразвуковая бронхоскопия, EBUS-TBNA, лимфаденопатия, туберкулез внутригрудных лимфоузлов
Введение
В то время как внутригрудной лимфаденит является характерным признаком первичного туберкулеза у детей, его присутствие у взрослых необычно, а выявление заболевания без использования неинвазивных методов затруднительно [1]. Рутинные способы выявления микобактерий туберкулеза (МБТ) в мокроте, смывах из трахеобронхиального дерева являются малоэффективными. Серологические реакции и туберкулиновые пробы также не всегда позволяют дифференцировать форму поражения лимфатических узлов средостения. В этой связи пациенты с данной патологией зачастую длительно наблюдаются с синдромальным диагнозом: лимфаденопатия средостения (ЛАПС) неясной этиологии [2].
В Российской Федерации «золотым стандартом» получения диагностического материала при ЛАПС является видеоторакоскопия с биопсией медиастинальных лимфатических узлов, за рубежом — видеомедиастиноскопия [2, 3].
Доказанным преимуществом хирургического метода является прямая визуализация лимфатических узлов во время биопсии, получение достаточного количества материала для постановки «надежного» гистологического диагноза. Однако данный метод отнюдь не является экономичным, пациенты часто остаются в стационаре более суток, летальность после медиастиноскопии может достигать 1,4% [4].
С 1980-х гг. для стадирования рака легкого используется трансбронхиальная аспирационная тонкоигольная биопсия (TBNA) медиастинальных лимфатических узлов [5]. Однако невозможность визуализации процесса пункции является неразрешимой проблемой для рутинной трансбронхиальной тонкоигольной аспирации, что ограничивает диагностическую эффективность метода.
Безопасным, малоинвазивным и экономичным методом получения патологического материала из лимфатических узлов средостения является трансбронхиальная тонкоигольная аспирационная биопсия под контролем ультразвука (EBUS-TBNA) [6–9]. Исследование Tremblay (2009) показало большую диагностическую значимость EBUS-TBNA в сравнении с рутинной TBNA для верификации ЛАПС неясной этиологии [10]. EBUS-TBNA позволяет повысить точность морфологической диагностики метастатического поражения медиастинальных лимфатических узлов до 94,1% [11].
В то же время роль EBUS-TBNA для диагностики гранулематозного поражения медиастинальных лимфатических узлов в настоящее время активно обсуждается [12–15].
У пациентов с изолированной лимфаденопатией средостения точность EBUS-TBNA для диагностики туберкулезного поражения ВГЛУ по данным разных авторов варьирует от 82 до 85% [1]. Исследований, сочетающих все эти диагностические методы для верификации туберкулезного лимфаденита, нам не встретилось.
Материалы и методы исследования
Проспективное одноцентровое нерандомизированное исследование на базе ФГБУ «СПб НИИФ» Минздрава России выполнено с марта 2010 по февраль 2013 г. Обследованы 72 пациента с лимфоаденопатией средостения неясной этиологии, подозрительной на туберкулез.
Всем больным на догоспитальном этапе выполнялись: анализ мокроты и смывов из трахеобронхиального дерева на МБТ, рутинная фибробронхоскопия (при которой оценивали наличие рубцовых изменений в трахеобронхиальном дереве, признаки давления внутригрудных лимфатических узлов на стенку бронха), спиральная компьютерная томография органов грудной клетки.
На госпитальном этапе выполняли трансбронхиальную аспирационную биопсию внутригрудных лимфатических узлов под контролем ультразвука. Полученный материал отсылали на цитологическое, гистологическое исследования, бактериоскопию, посев, ПЦР-РТ.
В качестве метода «золотого стандарта» использовали видеоторакоскопию справа, биопсию медиастинальных лимфатических узлов.
Методика выполнения EBUS-TBNA
Использовали видеобронхоскоп EB-1970UK (фирма Pentax, 2010 г. выпуска). Исследование выполняли под общей анестезией. Способ введения УЗИ-видеобронхоскопа — однопросветная интубационная трубка № 9. При ультразвуковом исследовании на сканере EUB–5500 (фирма Hitach, 2010 г. выпуска) в режиме реального времени визуализировали внутригрудные лимфатические узлы, после чего регистрировали их локализацию, размеры и определяли зону биопсии (рис. 1, 2).
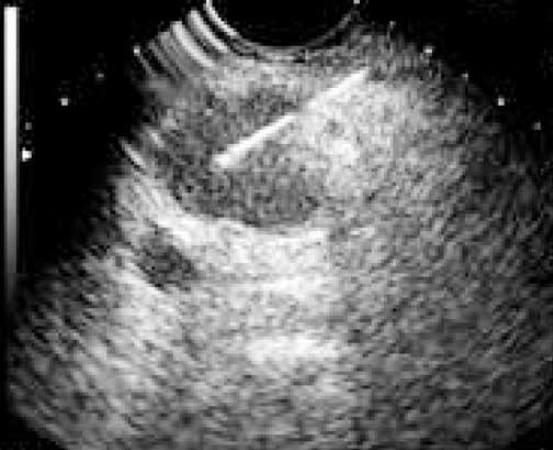 Рис. 1. УЗ-сканограмма, полученная при
EBUS. Момент пункции бифуркационного лимфатического узла
Рис. 1. УЗ-сканограмма, полученная при
EBUS. Момент пункции бифуркационного лимфатического узла
Во всех случаях была выполнена биопсия 7-й (бифуркационной) группы средостенных лимфатических узлов при помощи иглы ECHO-HD 22EBUS-P (фирма «Cook medical»). Первые 2–4 порции аспирата использовали для приготовления цитологических мазков. После предварительного высушивания аспирата на предметном стекле в течение 5–10 мин выполняли фиксацию смесью Никифорова по стандартной методике. Следующие 2–3 порции аспирата использовали для изготовления цитоблоков: материал аспирата центрифугировали в течение 15 мин со скоростью 1500 об./мин, затем проводили заливку осадка центрифугата в парафин, изготавливали из залитого материала серийные срезы, окрашивали последние обзорными окрасками и по Цилю–Нильсену.
Последние порции полученного диагностического материала отправляли на бактериологическое исследование.
- После гомогенизации и деконтаминации (обработки NaCl — NaOH) материала аспиратов приготавливали мазки и выполняли «непрямую микроскопию» (окраски по методу Циля–Нильсена и люминесцентными красителями).
- Вторым этапом выполняли посев на среду Миддлбрука 7Н9 в автоматизированной системе BACTEC MGIT 960 (Becton Dickinson, USA).
- Третьим этапом выполняли ПЦР-РТ-исследование по следующей методике. Выделение тотальной ДНК из материала аспиратов проводили с использованием набора для выделения нуклеиновых кислот «Амплитуб-РВ» «М-сорб-туб-2» производства «Синтол» (Россия). Амплификацию нуклеотидной последовательности IS6110 — маркера микобактерий туберкулезного комплекса (Mycobacterium tuberculosis complex) проводили на термоциклере с оптическим модулем ICyclerIQ5 (Bio-Rad) по программе амплификации согласно рекомендациям производителя тест-системы «Синтол» (Россия). Учет результатов ПЦР-РТ проводили с использованием программного обеспечения ICyclerIQ5 (Bio-Rad).
В качестве диагностических критериев для постановки диагноза туберкулеза внутригрудных лимфатических узлов использовались следующие признаки: 1) наличие признаков гранулематозного воспаления с участками казеозного некроза; 2) обнаружение МБТ в аспиратах методами бактериоскопии и/или посев на ВАСТЕС; 3) наличие ДНК МБТ в материале по данным ПЦР-РТ.
Результаты исследования
В обследуемой группе больных в мокроте и смывах из трахеобронхиального дерева МБТ бактериоскопией и посевом не определялись. Анализ показателей спирометрии не выявлял значимых функциональных нарушений внешнего дыхания. При фибробронхоскопии косвенные признаки увеличения медиастинальных лимфатических узлов были отмечены у 34 больных, рубцовые изменения в трахеобронхиальном дереве — у 12 пациентов.
По данным компьютерной томографии у всех пациентов имелось увеличение 7-й группы лимфатических узлов, средний размер которых был равен 22±7 мм. При эндосонографии средний размер лимфатических узлов был равен 25±7 мм. Разница между этими показателями вероятнее всего связана с техническими особенностями ультразвукового и лучевого методов исследования.
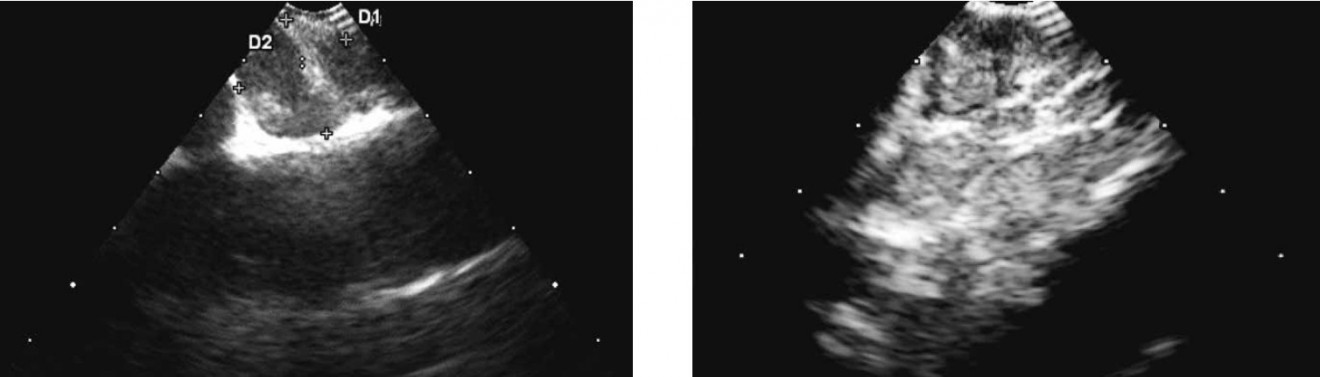 Рис. 2. УЗ-сканограмма бифуркационных
лимфатических узлов больного туберкулезом внутригрудных лимфатических узлов, полученная при EBUS.
Видно расположение лимфатических узлов в виде «виноградной грозди», гиподенсный ободок вокруг и
негомогенная структура узлов
Рис. 2. УЗ-сканограмма бифуркационных
лимфатических узлов больного туберкулезом внутригрудных лимфатических узлов, полученная при EBUS.
Видно расположение лимфатических узлов в виде «виноградной грозди», гиподенсный ободок вокруг и
негомогенная структура узлов
Продолжительность EBUS-TBNA составила 31,1±4,9 мин. Осложнений после выполнения процедуры не наблюдалось. При морфологическом исследовании оценивали адекватность забора материала из лимфатического узла по наличию достаточного количества лимфоидной ткани и отсутствию элементов бронхиальной стенки. Так, в 86% случаев в материале, полученном при EBUS-TBNA, были выявлены элементы лимфоидной ткани (рис. 3).
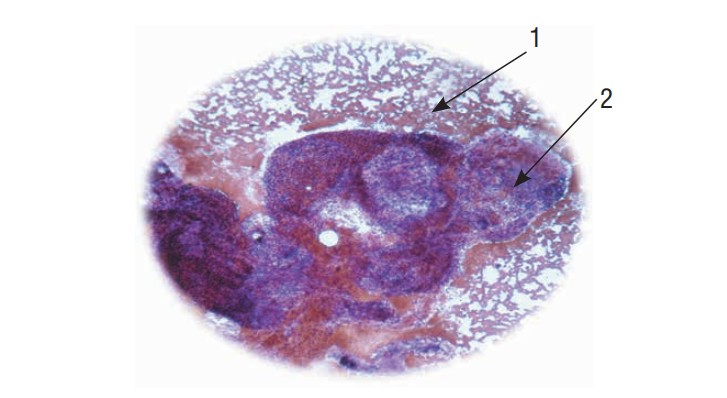 Рис. 3. Микропрепарат цитологического
материала аспирата (окраска гематоксилином и эозином, ×250). Среди кровянистых масс (1) видны
фрагменты лимфатического узла — реактивные фолликулы (2) — абсолютный признак
адекватного забора материала
Рис. 3. Микропрепарат цитологического
материала аспирата (окраска гематоксилином и эозином, ×250). Среди кровянистых масс (1) видны
фрагменты лимфатического узла — реактивные фолликулы (2) — абсолютный признак
адекватного забора материала
Установить диагноз по данным комплексного исследования образцов EBUS-TBNA удалось в 44 случаях (61%). При этом верифицированный диагноз полностью соответствовал результатам исследования биоптатов лимфатического узла, полученных при видеоторакоскопии. В 9 случаях при морфологическом исследовании трансбронхиальных аспиратов выявлены атипичные клетки, что послужило основанием для верификации метастатической природы лимфаденопатии. Диагностической точкой для заключения о наличии саркоидоза органов дыхания (у 28 больных) послужило обнаружение признаков гранулематозного воспаления без казеозного некроза при отрицательном результате бактериологического исследования.
Туберкулезное поражение внутригрудных лимфатических узлов выявлено у 7 пациентов. У 4 из них были выявлены признаки гранулематозного воспаления (у 2 — без признаков казеозного некроза, у 2 — с признаками казеозного некроза) (рис. 4).
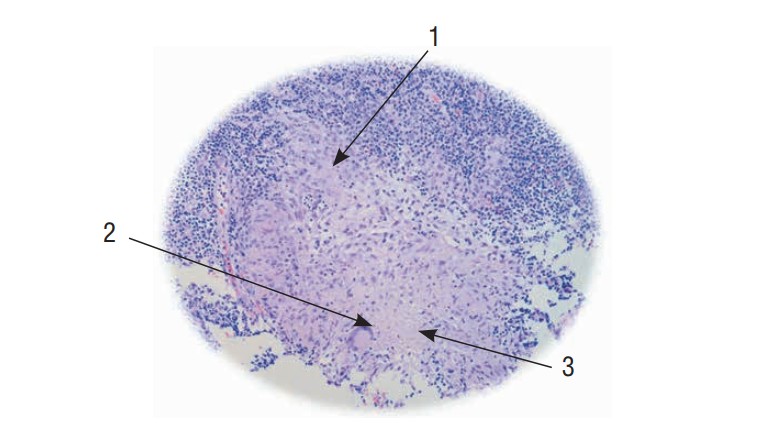 Рис. 4. Фрагмент гистологического
микропрепарата аспирата, заключенного в цитоблок (окраска гематоксилином и эозином, ×400).
Выявляются элементы лимфоидной ткани: 1 — эпителиоидные клетки; 2 —
эпителиоидно-клеточная гранулема с гигантской многоядерной клеткой типа Лангханса, с явлениями
начинающегося некроза (3) в центре гранулемы
Рис. 4. Фрагмент гистологического
микропрепарата аспирата, заключенного в цитоблок (окраска гематоксилином и эозином, ×400).
Выявляются элементы лимфоидной ткани: 1 — эпителиоидные клетки; 2 —
эпителиоидно-клеточная гранулема с гигантской многоядерной клеткой типа Лангханса, с явлениями
начинающегося некроза (3) в центре гранулемы
При молекулярном анализе в 5 образцах проб, приготовленных из аспиратов, полученных при EBUS-TBNA, выявлены ДНК микобактерий туберкулезного комплекса (Mycobacterium tuberculosis complex).
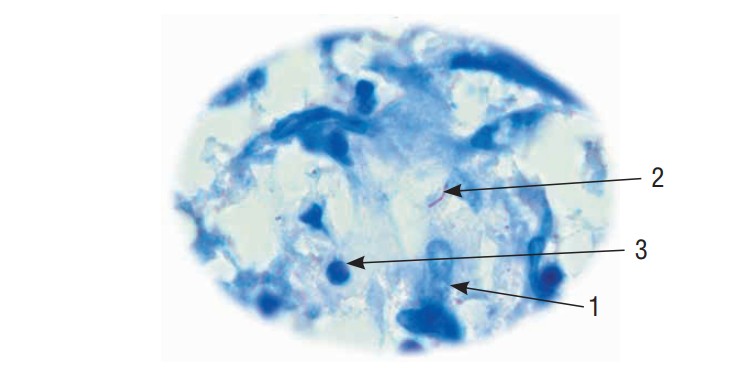 Рис. 5. Микропрепарат аспирата,
заключенного в цитоблок (окраска по Цилю–Нильсену, ×800). Эпителиоидно-клеточная
гранулема: в цитоплазме одной из эпителиоидных клеток (1) выявляется типичная микобактерия
туберкулеза (2); 3 — лимфоцит
Рис. 5. Микропрепарат аспирата,
заключенного в цитоблок (окраска по Цилю–Нильсену, ×800). Эпителиоидно-клеточная
гранулема: в цитоплазме одной из эпителиоидных клеток (1) выявляется типичная микобактерия
туберкулеза (2); 3 — лимфоцит
Посев на среду Миддлбрука 7Н9 в автоматизированной системе BACTEC MGIT 960 оказался положительным только у одного пациента, тест лекарственной чувствительности не выявил устойчивости.
Комплексный анализ аспиратов, полученных из внутригрудных лимфатических узлов, представлен в таблице.
Таблица
Данные комплексного анализа EBUS-TBNA аспиратов у больных лимфаденопатией средостения
| Диагноз | Адекватность забора материала | Гранулематозное воспаление без казеозного некроза | Гранулематозное воспаление с казеозным некрозом | Выявление МБТ при окраске по Цилю–Нильсену | Выявление МБТ при посеве в системе ВАСТЕС | Выявление ДНК МБТ |
|---|---|---|---|---|---|---|
| Туберкулез, % | 80 | 20 | 20 | 10 | 10 | 50 |
| Саркоидоз, % | 86 | 53 | 0 | 0 | 0 | 0 |
| Метастатическое поражение, % | 85 | 0 | 0 | 0 | 0 | 0 |
В 39% (28) случаев материал, полученный при EBUS-TBNA, оказался недостаточным. У этих пациентов диагноз был установлен только по данным морфологического исследования биоптата лимфатического узла, полученного при видеоторакоскопии. У 3 из них был диагностирован туберкулез ВГЛУ, у 9 — саркоидоз органов дыхания.
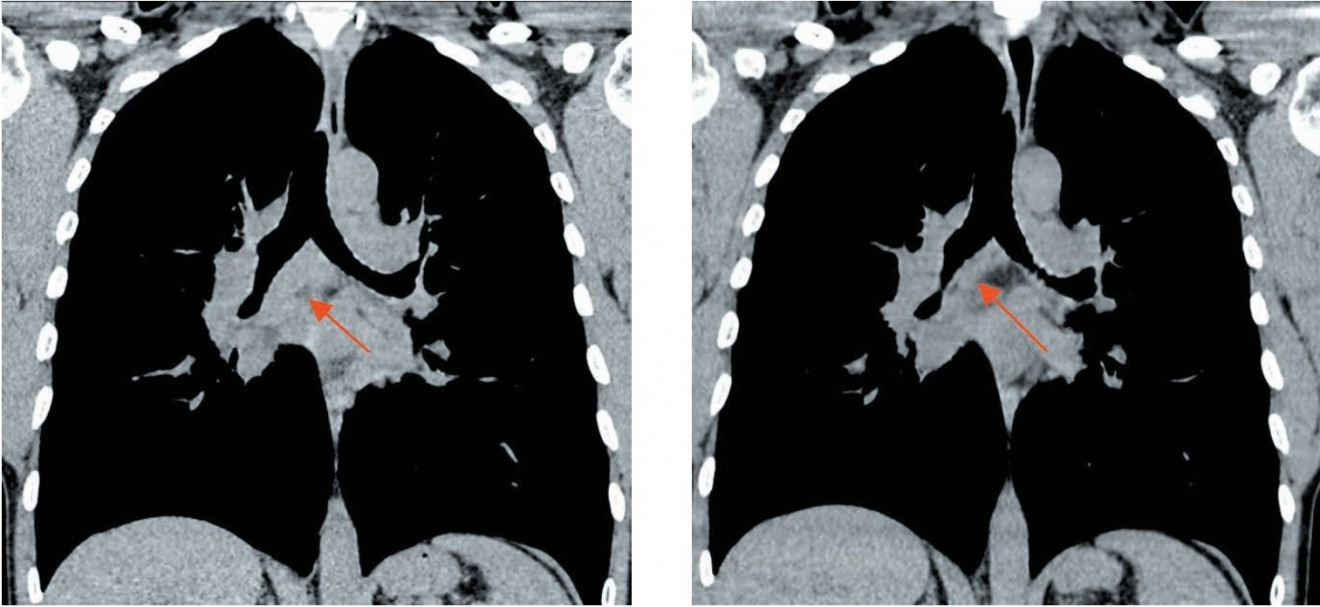 Рис. 6. Спиральная компьютерная томография
пациента Ф.: а — при поступлении в клинику; б — через 2 мес после начала специфической
противотуберкулезной химиотерапии. Отмечается уменьшение размеров бифуркационных лимфатических узлов
(стрелка)
Рис. 6. Спиральная компьютерная томография
пациента Ф.: а — при поступлении в клинику; б — через 2 мес после начала специфической
противотуберкулезной химиотерапии. Отмечается уменьшение размеров бифуркационных лимфатических узлов
(стрелка)
Во всех случаях при выявлении туберкулеза ВГЛУ больным была назначена противотуберкулезная терапия в соответствии с действующим стандартом (приказ Министерства здравоохранения № 109 от 2008 г.). Результаты прослежены у всех пациентов. Во всех случаях при рентгенологическом исследовании через 2 и 4 мес после начала специфической противотуберкулезной химиотерапии установлено уменьшение размеров внутригрудных лимфатических узлов (рис. 6).
Обсуждение результатов
Исходя из результатов исследования, диагностическая точность комплексного анализа аспиратов, полученных при трансбронхиальной аспирационной биопсии медиастинальных лимфатических узлов, для верификации туберкулезного поражения достаточно высока (93,7%).
Анализ эндобронхиальных изменений представлен на рис. 7.
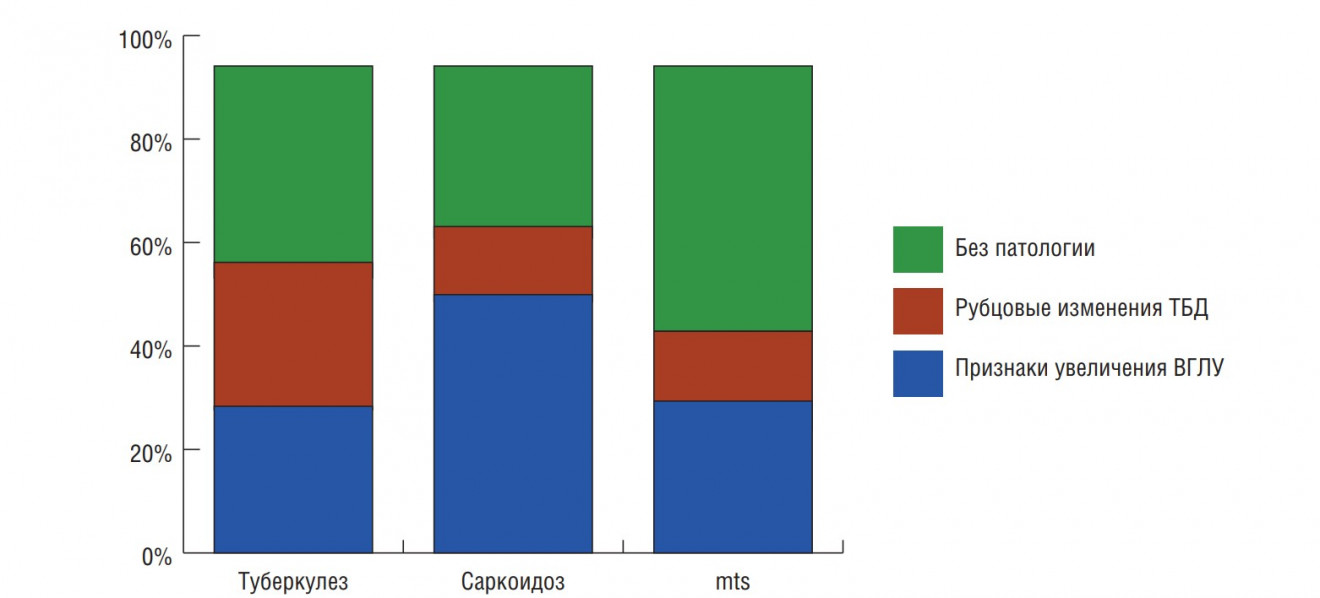 Рис. 7. Признаки увеличения внутригрудных
лимфатических узлов (ВГЛУ) и рубцовые изменения трахеобронхиального дерева (ТБД), выявляемые при
рутинной фибробронхоскопии, в исследуемой группе больных
Рис. 7. Признаки увеличения внутригрудных
лимфатических узлов (ВГЛУ) и рубцовые изменения трахеобронхиального дерева (ТБД), выявляемые при
рутинной фибробронхоскопии, в исследуемой группе больных
Из рисунка видно, что в исследуемой группе больных рубцовые изменения в процентном соотношении несколько чаще встречались при туберкулезе внутригрудных лимфатических узлов (30%), тогда как при саркоидозе чаще встречались признаки давления внутригрудных лимфатических узлов на стенку трахеобронхиального дерева (53%). Последнее, возможно, связано с изменениями слизистой оболочки ТБД при гранулематозах. Вероятнее всего, диагностического значения эти признаки не имеют, поскольку рубцы могут свидетельствовать о ранее перенесенном туберкулезном процессе, а признаки сдавления стенки трахеобронхиального дерева неспецифичны.
В ряде статей особое внимание уделяется методике выполнения EBUS-TBNA [16, 17]. В исследуемой группе больных выполняли более 5 вколов — аспираций из группы лимфатических узлов и от 7 до 10 поступательных движений иглой при каждой пункции, что, как показали наши более ранние исследования, повышает информативность анализа патологического материала [12].
Небольшое количество материала, получаемого при трансбронхиальной аспирационной биопсии под контролем ультразвука у больных туберкулезом, не позволяет в каждом случае выявить гранулемы с казеозным некрозом (в нашем исследовании — всего у 2 пациентов (20%)). Вероятная причина такой низкой чувствительности морфологического исследования при туберкулезе связана с патоморфозом туберкулезных гранулем, наблюдающимся в настоящее время, что обусловливает продуктивный характер гранулематозного воспаления (без казеозного некроза) и затрудняет дифференциальную диагностику причин ЛАПС.
В то же время включение в протокол исследования трансбронхиальных аспиратов молекулярных методов исследования позволило значительно увеличить информативность метода (рис. 8).
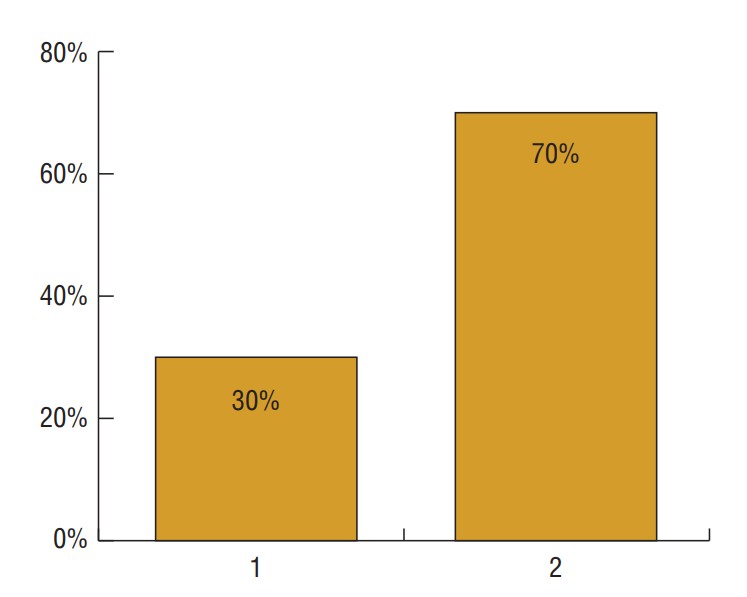 Рис. 8. Информативность EBUS-TBNA у больных
туберкулезом внутригрудных лимфатических узлов в зависимости от используемых методов анализа
трансбронхиальных аспиратов: 1 — морфологические методы диагностики; 2 — сочетание
морфологических, бактериологических тестов и ПЦР
Рис. 8. Информативность EBUS-TBNA у больных
туберкулезом внутригрудных лимфатических узлов в зависимости от используемых методов анализа
трансбронхиальных аспиратов: 1 — морфологические методы диагностики; 2 — сочетание
морфологических, бактериологических тестов и ПЦР
Выполняя диагностическую видеоторакоскопию при неинформативности исследования аспиратов EBUS-TBNA, допускали, что лимфаденопатия 4-й и 7-й групп узлов обусловлена одним патологическим процессом. Исследований, доказывающих обратное, в доступной литературе найти не удалось.
Заключение
Комплексное исследование трансбронхиальных аспиратов, полученных при EBUS-TBNA, позволяет с высокой точностью исключить туберкулезную причину ЛАПС. Включение EBUS-TBNA в диагностические алгоритмы может позволить снизить количество диагностических операций почти в два раза у больных с лимфаденопатией средостения.





