Эффективность и безопасность робот-ассистированных торакоскопических лобэктомий при туберкулезе легких
Актуальность использования хирургического метода в комплексном лечении в настоящее время не вызывает сомнения. Однако миниинвазивные операции при туберкулезе легких применяются редко ввиду поствоспалительных изменений в плевральной полости и корне легкого. При этом результаты робот-ассистированных лобэктомий у больных туберкулезом легких никогда не исследовали.
Цель исследования: изучение эффективности и безопасности робот-ассистированных операций у больных туберкулезом легких.
Материалы и методы. С мая 2013 г. в проспективное исследование включено 56 пациентов с локальным односторонним туберкулезом легких, получивших адекватный курс противотуберкулезной химиотерапии. Бактериовыделение на момент операции сохранялось у 32% пациентов, полости распада – у 90,5%.
Результаты. Всем пациентам были выполнены робот-ассистированные лобэктомии с использованием хирургической системы Da Vinci Si. Среднее время операции составило 174 мин (90-380 мин), кровопотеря была 82 мл (10-500 мл). У 2 (3%) пациентов робот-ассистированный доступ был конвертирован в боковую торакотомию. Частота послеоперационных хирургических осложнений составила 25% [6].
Заключение. Робот-ассистированные лобэктомии в комплексном лечении больных туберкулезом легких сопровождаются высокой клинической эффективностью и безопасностью.
Ключевые слова: робот-ассистированные лобэктомии, хирургическое лечение туберкулеза легких, туберкулез легких
Для цитирования: Яблонский П. К., Кудряшов Г. Г., Васильев И. В., Аветисян А. О., Ушков А. Д., Соколова О. П. Эффективность и безопасность робот-ассистированных торакоскопических лобэктомий при туберкулезе легких // Туберкулёз и болезни лёгких. – 2018. – Т. 96, № 5. – С. 28-35. DOI: 10.21292/2075-1230-2018-96-5-28-35
В Российской Федерации в последние годы интенсивный показатель зарегистрированных случаев лекарственно-устойчивого туберкулеза вырос почти в 2 раза [1]. Распространение множественной и широкой лекарственной устойчивости возбудителя значительно ухудшило результаты лечения больных туберкулезом [9]. На этом фоне появились работы, свидетельствующие о высокой эффективности комплексного лечения, включающего резекции легких. В 2014 г. рабочей группой Всемирной организации здравоохранения (ВОЗ) был опубликован согласительный документ, в котором изложены основные принципы хирургии при туберкулезе органов дыхания [10]. При этом миниинвазивные операции применяются редко, что некоторыми авторами объясняется техническими трудностями, связанными с наличием распространенных плотных плевральных сращений и фиброзной трансформацией элементов корня легкого [12]. С другой стороны, возможности использования роботизированных технологий при туберкулезе органов дыхания никогда не исследовали, но преимущества робот-ассистированных операций перед видеоторакоскопией уже показаны на примере больных с раком легкого [8]. Роботизированные технологии, эффективность и безопасность которых изучаются на примере рака легкого с 2004 г. [8], никогда не исследовали в условиях инфекционной патологии органов дыхания. Цель: изучение эффективности и безопасности робот-ассистированных операций у больных туберкулезом легких.
Материалы и методы
Проспективное одноцентровое исследование эффективности и безопасности робот-ассистированных торакоскопических лобэктомий проводили на базе ФГБУ «СПбНИИФ» с мая 2013 г. по декабрь 2016 г.
В исследование включено 56 больных с ограниченным туберкулезом легких, получивших адекватный курс противотуберкулезной химиотерапии с учетом лекарственной чувствительности микобактерий туберкулеза (МБТ), у которых имелись показания для хирургического лечения в соответствии с клиническими рекомендациями Национальной ассоциации фтизиатров [2] и консенсусом ВОЗ [10].
Критериями исключения были: распространение основной зоны поражения за пределы более одной доли легкого; наличие очагового обсеменения по междолевой границе; наличие в анамнезе плеврита (эмпиемы) и трансплевральных хирургических вмешательств на стороне планируемой операции.
Характеристика больных по полу и по возрасту, согласно возрастной классификации ВОЗ от 2012 г., представлена в табл. 1.
Таблица 1. Распределение пациентов по полу и возрасту
| Пол | 16-24 лет | 25-44 лет | 45-60 лет | 60-75 лет | 75-90 лет | Итого |
|---|---|---|---|---|---|---|
| М | 8 (14%) | 20 (36%) | 13 (23%) | 2 (4%) | 0 | 43 (77%) |
| Ж | 4 (7%) | 6 (11%) | 3 (5%) | 0 | 0 | 13 (23%) |
| Всего | 12 (21%) | 26 (47%) | 16 (28%) | 2 (4%) | 0 | 56 (100%) |
Как следует из табл. 1, доля мужчин составила 76%, женщин – 24%. При этом преобладали пациенты молодого и среднего возраста. На момент операции большинство пациентов курили (57%), средний стаж курения составил 19 (0,5-60) пачек/лет. Характеристика туберкулезного поражения легких у больных, включенных в исследование, представлена в табл. 2.
| Параметры | МКБ 10-го пересмотра, n = 56 | |
|---|---|---|
| A15 Туберкулез органов дыхания, подтвержденный бактериологически и гистологически | A16 Туберкулез органов дыхания, не подтвержденный бактериологически или гистологически | |
| Лекарственно-чувствительный туберкулез, абс. (%) | 7 (12,5) | 0 |
| Полирезистентный туберкулез, абс. (%) | 7 (12,5) | 0 |
| Туберкулез с множественной лекарственной устойчивостью, абс. (%) | 16 (28) | 0 |
| Туберкулез с широкой лекарственной устойчивостью, абс. (%) | 7 (12,5) | 0 |
| Наличие полости распада на момент операции, абс. (%) | 35 (62,5) | 16 (28) |
| Бактериовыделение на момент операции, абс. (%) | 18 (32) | 0 |
| Длительность химиотерапии до операции, мес.: среднее/медиана (интервал) | 27/14 (6-162) | 21/11 (6-114) |
| Число пациентов, абс. (%) | 37 (66) | 19 (34) |
Из табл. 2 видно, что более чем в 90% случаев показанием к операции служили длительно сохраняющиеся, несмотря на проводимую химиотерапию, полости распада. Следует отметить, что сроки консервативного лечения до операции составляли от 6 мес. до 13 лет. При этом бактериологическое подтверждение диагноза было получено на этапе выявления у 37 (66%) пациентов, половина из которых (18 пациентов) продолжали выделять МБТ с мокротой на момент операции. Среди пациентов основным показанием к операции (более чем в 80% случаев) также являлись полости распада в легочной ткани.
Наиболее частыми сопутствующими заболеваниями были: сахарный диабет (18%), печеночная недостаточность (14%) и язвенная болезнь (11%). Все пациенты обладали достаточными кардиореспираторными резервами для выполнения лобэктомии. Предоперационное обследование включало весь спектр принятых в клинике лабораторных и инструментальных тестов, а также комплексное исследование функции внешнего дыхания, функциональные нагрузочные тесты (шестиминутный тест), перфузионную сцинтиграфию легких [2].
Методика выполнения робот-ассистированных лобэктомий
Все операции выполняли в условиях общей анестезии с раздельной интубацией главных бронхов, позволяющей контролировать бронхиальный секрет и уровень резекции бронха, однолегочной вентиляцией и контролем степени нейромышечного блока и уровня сознания.
Во всех случаях использовали модифицированную схему расположения торакопортов, предложенную Mark R. Dylewski [5]. Особенностью хирургической системы DaVinci Si является ее ограниченная мобильность в нижних отделах плевральной полости. Поэтому модификация схемы заключалась в максимально близком расположении торакопортов к диафрагме (на 1-3 межреберья), что обеспечивало свободу движений практически во всех отделах плевральной полости и, что особенно важно, адекватную визуализацию и разделение легочно-диафрагмальных спаек. Карбокситоракс во время операции не использовался. Еще одной особенностью техники являлась методика установки дополнительного (ассистентского) торакопорта таким образом, чтобы максимально предупредить конфликты ассистентских и роботических инструментов (по правилу треугольника). Кроме того, эластичность 9-10 межреберных промежутков в совокупности с отсутствием развитого мышечного каркаса в этой области позволяла удалять препарат без протяженного пересечения межреберных мышц.
В остальном техника лобэктомии соответствовала классической технике операций, выполняемых видеоторакоскопическим или открытым доступом [11].
Всех пациентов экстубировали на операционном столе либо в палате интенсивной терапии в первые часы после операции. В течение первых послеоперационных суток производили мониторинг кардиореспираторной системы и коррекцию водно-электролитного баланса, профилактику инфекционных и тромбоэмболических осложнений, ингаляционную терапию и дыхательную гимнастику по принятой в клинике методике. С первых часов после операции использовали мобильную систему вакуумно-аспирационного дренирования плевральной полости с разрежением 2-3 кПа.
Послеоперационный период
Противотуберкулезная химиотерапия в послеоперационном периоде продолжалась с 1-х сут, в дальнейшем была скорректирована с учетом лекарственной чувствительности возбудителя, выделенного из операционного материала [3]. Регистрацию послеоперационных осложнений проводили на основании классификаций R. J. Korst [7] и Society of Thoracic Surgeons / The European Society of Thoracic Surgeons General Thoracic Surgery [6].
Статистический анализ выполняли с помощью компьютерной программы электронных таблиц Microsoft® Excel 2013 и пакета программ Statistica® (StatSoft, Inc. 1984-2011, версия 10).
Результаты исследования
С июня 2013 г. по декабрь 2016 г. в клинике ФГБУ «Санкт-Петербургский НИИ фтизиопульмонологии» выполнено 56 робот-ассистированных торакоскопических лобэктомий по поводу туберкулеза легких. Все операции проведены одной хирургической бригадой. Среднее время операции составило 174 мин (90-380 мин.), кровопотеря была 82 мл (10-500 мл). Распределение больных в зависимости от вида лобэктомии представлено в табл. 3.
Таблица 3. Виды выполненных операций
| Вид лобэктомии | Число больных, абс. (%) |
|---|---|
| Верхняя справа, n (%) | 40 (71) |
| Верхняя слева, n (%) | 5 (9) |
| Нижняя справа, n (%) | 5 (9) |
| Нижняя слева, n (%) | 6 (11) |
| Всего, n (%) | 56 (100) |
Как следует из табл. 3, самой распространенной локализацией патологического процесса была верхняя доля правого легкого.
Анализ кривой обучения робот-ассистированной лобэктомии представлен на рис. 1. Линия тренда, построенная на графике, отражает общую динамику снижения времени операции. Однако обращает на себя внимание статистическая неоднородность данных (коэффициент вариации 37%), что в большинстве случаев было связано с временем, потраченным на разделение плевральных сращений, как в начале, так и в конце кривой обучения. Для получения статистически однородной совокупности данных изучены особенности пневмолиза (табл. 4).
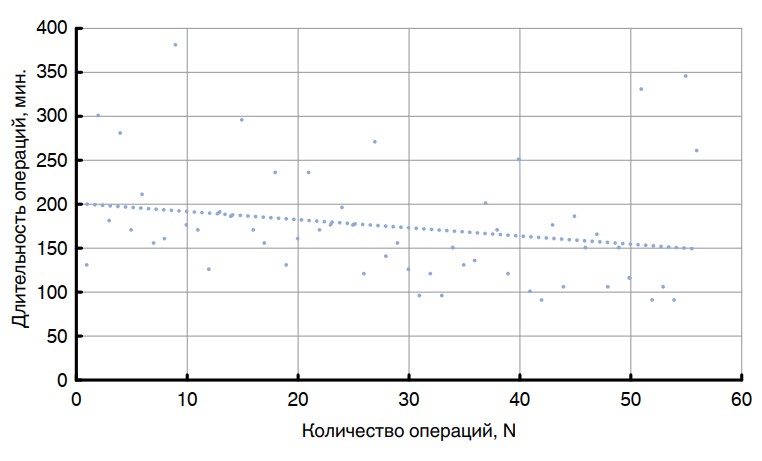 Рис. 1. Кривая обучения робот-ассистированной лобэктомии
Рис. 1. Кривая обучения робот-ассистированной лобэктомии
Таблица 4. Распределение пациентов в зависимости от особенности пневмолиза
| Особенности пневмолиза | Число больных, абс. (%) |
|---|---|
| Выделение легкого в интраплевральном слое | 34 (61) |
| Выделение легкого в экстраплевральном легком на ограниченном участке | 8 (14) |
| Отсутствие пневмолиза (отсутствие плевральной спайки) | 14 (25) |
| Всего | 56 (100) |
Наличие плевролегочных сращений было зарегистрировано у 42 пациентов (75% случаев). У 14 из них отмечалась субтотальная и тотальная облитерация плевральной полости. При субплевральном расположении каверны выполнялся экстраплевральный пневмолиз в месте прилежания каверны к грудной стенке (14%).
При дальнейшем анализе кривой обучения были исключены случаи с тотальной облитерацией плевральной полости и частично экстраплевральным пневмолизом, после чего построен график для верхней лобэктомии справа (рис. 2). На графике видно, что в исследуемой группе пациентов для преодоления порога кривой обучения понадобилось выполнение 18 лобэктомий. После чего среднее время операции снизилось с 203 до 140 мин (p < 0,01), консольное время со 155 до 82 мин (p < 0,01).
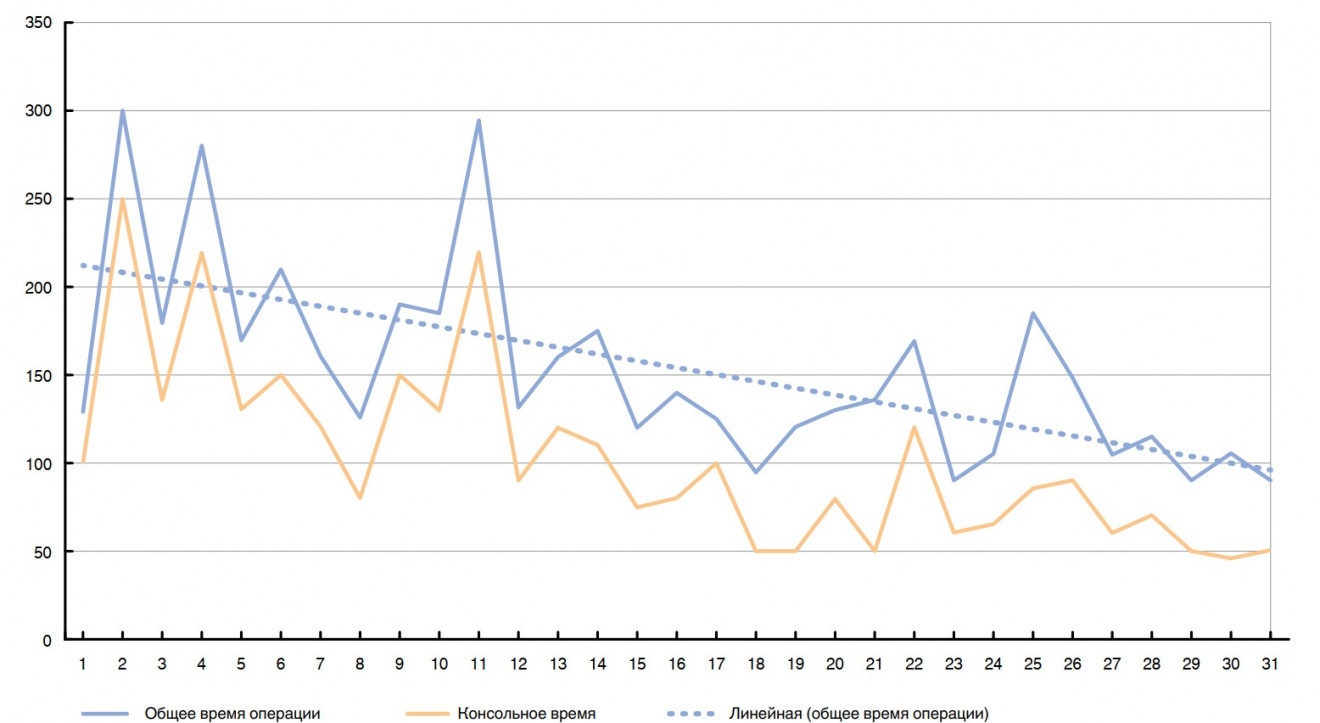 Рис. 2. Кривая обучения робот-ассистированной лобэктомии после исключения случаев с тотальной облитерацией плевральной полости и случаев с частично экстраплевральным пневмолизом
Рис. 2. Кривая обучения робот-ассистированной лобэктомии после исключения случаев с тотальной облитерацией плевральной полости и случаев с частично экстраплевральным пневмолизом
Расширение операционного доступа до боковой торакотомии (3%) потребовалось в 2 случаях. У 1 пациента решение о конверсии было принято ввиду выраженного спаечного процесса в корне легкого на фоне увеличенных бронхопульмональных лимфатических узлов и прикорневого расположения каверны. В другом случае необходимость торакотомии была вызвана тракционным разрывом устья артерии заднего сегмента при выполнении верхней лобэктомии справа, несмотря на небольшой объем кровопотери (до 100 мл) и стабильный гемостаз, достигнутый при помощи роботических инструментов.
Общая частота нежелательных последствий хирургического лечения составила 28,6%. При анализе структуры послеоперационных осложнений по R. J. Korst [7] (рис. 3) оказалось, что только у 3,6% пациентов развились угрожающие жизни нехирургические осложнения. В остальных случаях были зарегистрированы не угрожающие жизни осложнения (25% пациентов).
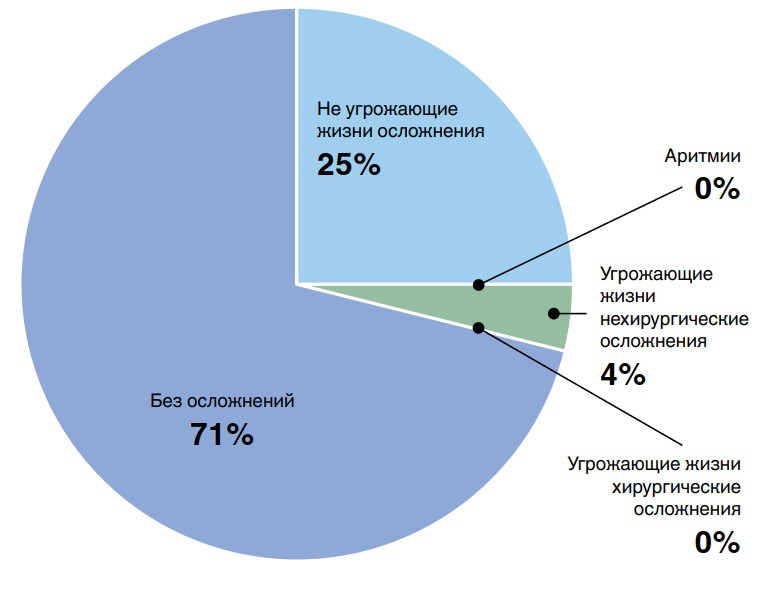 Рис. 3. Анализ структуры послеоперационных осложнений по R. J. Korst
Рис. 3. Анализ структуры послеоперационных осложнений по R. J. Korst
Нехирургические осложнения были представлены кровотечением из острой язвы желудка, остановленным эндоскопически (1 случай), и разрывом кисты печени с последующим формированием подкапсульной гематомы (1 случай), что потребовало выполнения лапаротомии.
Линия тренда, построенная на графике зависимости хирургических осложнений от числа выполненных операций, указывает на динамическое снижение частоты хирургических осложнений с накоплением опыта (рис. 4). При этом отмечается повышение частоты их возникновения после окончания кривой обучения. При анализе полученных данных построены кривые обучения для всех лобэктомий. Оказалось, что для каждой операции в отдельности хирургические осложнения регрессируют с накоплением опыта (рис. 4). При этом парадоксальный рост числа осложнений на 21-40-й операции был связан с наложением кривых обучения различных лобэктомий.
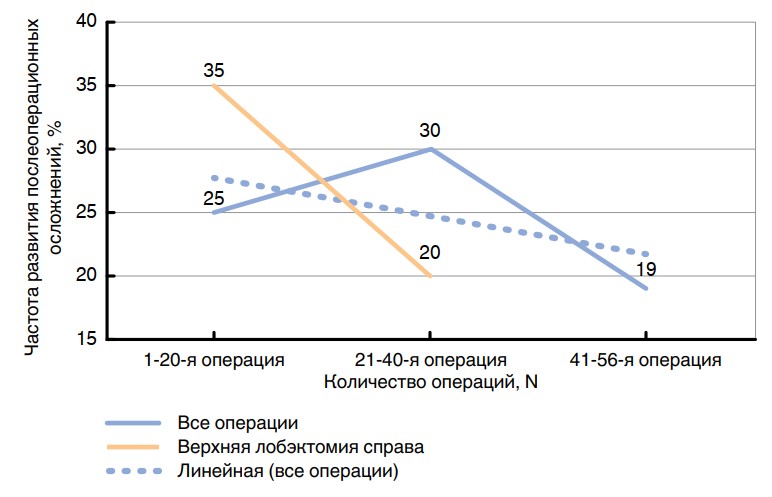 Рис. 4. График зависимости частоты послеоперационных осложнений от количества выполненных операций
Рис. 4. График зависимости частоты послеоперационных осложнений от количества выполненных операций
Анализ структуры хирургических осложнений по Society of Thoracic Surgeons / The European Society of Thoracic Surgeons General Thoracic Surgery [6] выявил преобладание плевральных осложнений (продленного сброса воздуха более 5 дней) (рис. 5). При этом в 2 случаях потребовалось выполнение дополнительного дренирования плевральной полости.
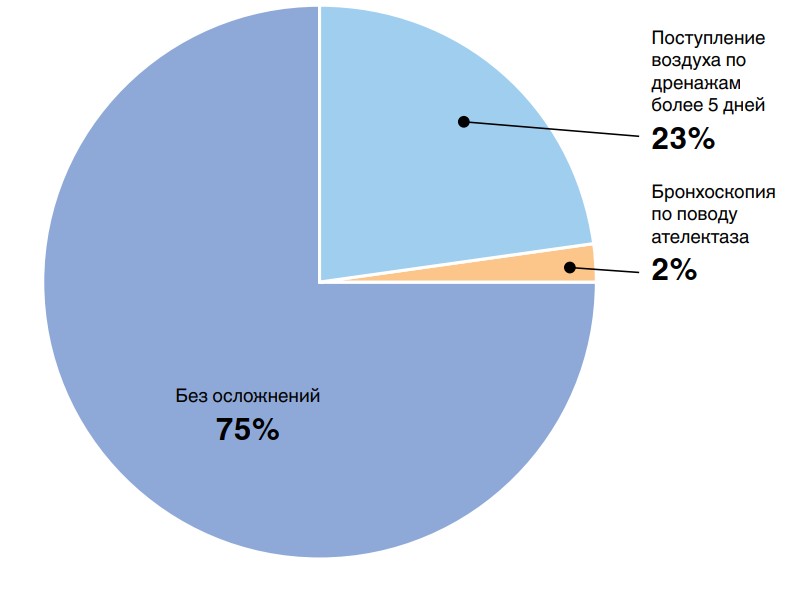 Рис. 5. Анализ структуры послеоперационных осложнений по Society of Thoracic Surgeons / European Society of Thoracic Surgeons
Рис. 5. Анализ структуры послеоперационных осложнений по Society of Thoracic Surgeons / European Society of Thoracic Surgeons
Исходя из структуры послеоперационных осложнений было дополнительно проанализировано поступление воздуха по дренажам в послеоперационном периоде (табл. 5).
Таблица 5. Параметры поступления воздуха по дренажам и сроки удаления дренажей после робот-ассистированных лобэктомий
| Признак | Данные |
|---|---|
| Наличие поступления воздуха по дренажу в 1-е сут после операции, число больных (%) | 29 (52) |
| Длительность поступления воздуха по дренажам, дни: среднее значение/медиана (мин-макс) | 4 / 2 (0-34) |
| В т. ч. у 13 больных с продленным поступлением воздуха по дренажам, дни: среднее значение / Медиана (мин-макс) | 11 / 10 (6-34) |
| В т. ч. у 43 больных без продленного поступления воздуха по дренажам, дни: среднее значение / Медиана (мин-макс) | 1 / 0 (0-5) |
Оказалось, что у 75% пациентов длительность поступления воздуха по дренажам не превышала 2 дня. В случаях плевральных осложнений сброс воздуха продолжался в среднем 11 дней (от 6 до 34 дней).
При изучении влияния бактериологического статуса на развитие послеоперационных осложнений оказалось, что хирургические осложнения у пациентов с бактериовыделением развивались реже (5% против 34%, p < 0,05). Также анализ показал отсутствие связи между спектром лекарственной устойчивости МБТ и развитием послеоперационных осложнений (28; 14; 25; 28% при лекарственно-чувствительном туберкулезе, полирезистентном туберкулезе, туберкулезе с множественной и широкой лекарственной устойчивостью возбудителя соответственно, p > 0,05). Среди пациентов с сопутствующими заболеваниями установлено, что у больных с хронической обструктивной болезнью легких плевролегочные хирургические осложнения встречались чаще, чем у пациентов без нее (55% против 19%, p < 0,05).
Наиболее частой локализацией патологического процесса была верхняя доля правого легкого, как и в большинстве опубликованных исследований (71% пациентов) (табл. 6).
Таблица 6. Сравнение результатов исследования с данными литературы
| Автор | Год | Доступ | Патология | Количество лобэктомий | Процент поверхностей лобэктомий (%) | Время конверсии (мин) | Время операции (мин) | Осложнения (%) |
|---|---|---|---|---|---|---|---|---|
| Yi-Ting Yen | 2013 | BATC++ | Туберкулез | 76 | - | 50 | 208 | 6.8-17 |
| Yi Han | 2015 | BATC++ | Туберкулез | 20 | - | 5 | - | - |
| Franca M. A. Melfi | 2008 | PATC++ | Рак | 201 | - | 9.4 | 220 | - |
| Farid Gharaizloo | 2009 | PATC++ | Рак | 100 | 60 (справа 29) | 0 | 216 | 35 |
| Giulia Veronesi | 2010 | PATC++ | Рак | 54 | 55 | 13 | 236 | 20 |
| Mark R. Dylewski | 2011 | PATC++ | Рак | 154 | - | <2 | 180 | 30 |
| Bernard J. Park | 2014 | PATC++ | Рак | 325 | 51 (справа 28) | 8 | 206 | 3.7 |
| Robert J. Cerfolio | 2014 | PATC++ | Рак | 168 | - | 8 | - | 27 |
| ФГБУ «СПбНИИ» МЗ РФ Настоящая статья | - | PATC++ | Туберкулез | 56 | 80 (справа 71) | 3.6 | 168 | 25 |
Примечание: * ‒ видеоторакоскопический доступ; ** ‒ робот-ассистированный торакоскопический доступ
В настоящем исследовании облитерация плевральной полости разной степени выраженности наблюдалась в 75% случаев, что явилось одной из причин модификации схемы введения торакопортов, что в сочетании с высокой мобильностью роботических инструментов (7 степеней свободы) создавало условия для успешного выполнения экстраплеврального пневмолиза на значительном протяжении без повреждения легкого и сосудов грудной стенки.
При этом частота преобразования доступа в торакотомию в нашем исследовании была значительно ниже, чем в опубликованных сериях как видеоторакоскопических лобэктомий при туберкулезе, так и робот-ассистированных лобэктомий при раке легкого (табл. 6). Кроме того, разработанная нами методика «редокинга» [11] позволила избежать конверсии доступа из-за плотных плевральных сращений у 1 пациента.
Длительность кривой обучения робот-ассистированным лобэктомиям при туберкулезе составила 18 операций, что соответствовало средней длительности кривой при раке легкого (15-20 операций) и было более чем в 2 раза меньше по сравнению с видеоторакоскопическими лобэктомиями [4] (табл. 7).
Таблица 7. Кривая обучения при выполнении видеоторакоскопических и робот-ассистированных лобэктомий
| Автор | Год издания | Хирургический доступ | Кривая обучения |
|---|---|---|---|
| Melfi et al.* | 2008 | PATC*** | 20 |
| Veronesi et al.* | 2010 | PATC*** | 20 |
| Meyer et al.* | 2012 | PATC*** | 18+3 |
| Lee et al.* | 2014 | PATC*** | 15-17 |
| Petersen and Hansen* | 2010 | BATC** | 50 |
| Li et al.* | 2014 | BATC** | 100-200 |
| ФГБУ «СПбНИИ» МЗ РФ | 2017 | PATC*** | 18 |
Общее время операции у больных туберкулезом, несмотря на высокую частоту плевральных сращений, оказалось значительно меньше, чем при раке, при сопоставимой частоте послеоперационных осложнений.
Заключение
Результаты робот-ассистированных лобэктомий при локальном туберкулезе легких свидетельствуют об их эффективности и безопасности.
Плевральные сращения, как правило, не являются противопоказанием для робот-ассистированных лобэктомий, а разработанная методика роботизированного доступа позволяет успешно справиться с ними, даже при условии тотальной облитерации плевральной полости.
Конфликт интересов. Авторы заявляют об отсутствии у них конфликта интересов.




