Эректильная дисфункция и недержание мочи, ассоциированные с робот-ассистированной простатэктомией
Введение
Миниинвазивные хирургические методы лечения, такие как лапароскопическая хирургия и робот-ассистированная лапароскопическая хирургия, были разработаны для снижения хирургической агрессии. После создания системы da Vinci (Intuitive Surgical Inc., Sunnyvale, CA, USA), эксплуатация которой началась в 2000 г. Робот-ассистированная простатэктомия (РАП) быстро стала «золотым стандартом» в лечении локализованного рака предстательной железы (РПЖ). Кроме того, применение системы da Vinci привело к сглаживанию и уменьшению продолжительности кривой обучения, что привело к увеличению консольных хирургов по всему миру. РАП позволила сократить количество осложнений в периоперационном периоде по сравнению с открытыми вме- шательствами. Однако по мере увеличения количества операций, выполняемых посредством системы da Vinci, также увеличивается количество и тип других осложнений, в том числе и ятрогенных. В США частота осложнений после выполнения РАП составляет 1,3%, при этом она уменьшается с каждым годом, как было показано в крупном мета-анализе, проведенном в 2017 г. [8]. Самые частые осложнения, которые встречаются после РАП – это недержание мочи (около 18% всех пациентов в послеоперационном периоде) и эректильная дисфункция (встречается почти у всех пациентов после простатэктомии). В данном исследовании мы проанализировали факторы риска, ассоциированные с данными осложнениями, на примере 570 пациентов, которым была выполнена РАП.
Материалы и методы
Мы провели когортное ретроспективное исследование, в основу которого был положен анализ 570 пациентов с РПЖ, которым впоследствии выполнялась РАП с 2008 по 2018 гг. в НМХЦ имени Н.И. Пирогова Минздрава РФ). В нашем исследовании показанием к выполнению РАП был локализованный РПЖ (Т1-2NхMo). Противопоказанием к выполнению РАП мы считали морбидное ожирение (индекс массы тела (ИМТ) больше 40) или экстремально большой объем предстательной железы (больше 150 см3). Все операции были выполнены одним хирургом, обладающим значительным клиническим опытом выполнения РАП. Клинико-демографические характеристики пациентов, составивших выборку, представлены в таблице 1.
Таблица 1. Предоперационные характеристики пациентов выборки
| Показатель | Значение или кол-во пациентов |
| Возраст, годы | 63,4±8,2 |
| Значение ПСА перед операцией, нг/мл | 9,7±3,5; <5, n 156 (27,4%); 5-10, n 252 (44,2%); >10, n 162 (28,4%) |
| МИЭФ-5 | 16-21, n 51 (8,9%); 11-15, n 263 (46,1%); 5-10, n 256 (45,0%) |
| Масса тела, кг | 93,4±4,5 |
| ИМТ (индекс массы тела) | 27,1±3,5 |
| Объем предстательной железы | 45,4±13,4 |
| Сумма баллов по Глисону, n | <3+3 - 31 (5,4%), 3+4 - 243 (42,6%), 4+3 - 252 (44,2%), 4+4 - 44 (7,8%) |
| Курение, n | 304 (53,3%) |
В качестве критерия наличия эректильной функции в послеоперационном периоде мы использовали результаты опросника МИЭФ-5, в частности, возникновение эрекции в более чем в 50% половых актов рассматривалось нами, как наличие эректильной функции после РАП в послеоперационном периоде. Удержание мочи определялось, как использование не более одной прокладки в день в момент с количеством мочи не более 10 мл. Мы также использовали Pad-тест, который основан на количественной оценке потери мочи за счет измерения массы адсорбирующих прокладок, использовавшихся в период проведения исследования.
Таблица 2. Общая характеристика пациентов, перенесших РАРП
| Показатель | Значение или кол-во пациентов |
| Среднее время операции, мин. | 213±20,5 |
| Кровопотеря, мл | 185±10,6 |
| Нервосберегающая методика | билатеральная 315 (55,2%), не выполнялась 21 (3,8%) |
| Удаление катетера, дни | 8±1 |
| ICIQ, баллы | через 3 мес. 10,4±2,3, через 6 мес. 8,6±2,1 |
| Удержание мочи, % пациентов | 84,4 |
| МИЭФ-5 | предоперационные характеристики 20,0±3,4, после 12 месяцев 11,6±3,4 |
| Частота гемотрансфузий, % | 2,5 |
Результаты и обсуждение
Мы проанализировали следующие показатели у всех пациентов, в том числе у пациентов с недержанием мочи и эректильной дисфункцией: среднее время операции, степень кровопотери, частоту интраоперационноых и послеоперационных осложнений как в ближайшем, так и в отдаленном послеоперационном периоде, онкологический и функциональные результаты. Среднее время операции составило 213 мин. ± 20,5. Средняя кровопотеря составила 185 мл ± 10,6. Частота гемотрансфузии составила 2,5% (14 наблюдений). Общая характеристика пациентов, перенесших РАРП представ- лена в таблице 2.
В нашем исследовании у 84,4% пациентов (481) не было недержания мочи в течение одного года после операции за время наблюдения. У 89 человек было недержание мочи в той или иной степени (15,6%). Ниже представлена сравнительная характеристика пациентов с недержанием мочи и всех остальных пациентов, которые удерживали мочу (таблица 3).
Таблица 3. Сравнительная характеристика пациентов с недержанием мочи и без недержания мочи
| Показатель | Недержание мочи (N = 89) | Удержание мочи (N = 481) |
| Возраст, годы* | 70,6±8,5 | 58,3±7,9 |
| Среднее время операции, мин. | 210±16,7 | 219±18,7 |
| Значение ПСА перед операцией, нг/мл | 9,4±3,3; <5, n 15 (16,7%); 5-10, n 56 (62,9%); >10, n 18 (20,4%) | 9,6±3,7; <5, n 141 (29,3%); 5-10, n 196 (40,7%); >10, n 144 (30,0%) |
| МИЭФ-5 | 16-21, n* 12 (13,4%); 10-15, n* 34 (38,2%); 5-10, n* 43 (48,4%) | 16-21, n* 12 (13,4%); 10-15, n* 257 (53,4%); 5-10, n* 207 (38,5%) |
| Масса тела, кг* | 106,1±7,4 | 89,3±7,3 |
| ИМТ | 28,3±5,3 | 25,7±3,9 |
| Объём предстательной железы* | 60,8±7,8 | 40,1±8,1 |
| Сумма баллов по Глисону, n | 3+3, 11 (12,3%); 3+4, 58 (65,1%); 4+3, 15 (16,8%); 4+4, 5 (5,8%); >4+4, 0 (0%). | 3+3, 84 (17,4%); 3+4, 153 (31,8%); 4+3, 147 (30,5%); 4+4, 47 (9,8%); >4+4, 50 (10,5%). |
| Курение, n* | 67 (75,2%) | 237 (49,2%) |
| Кровопотеря, мл | 186,6±9,8 | 184,5±11,3 |
| Нервосберегающая методика | билатеральная 48 (54,1%); не выполнялась 4 (4,5%) | билатеральная 269 (55,9%); не выполнялась 17 (3,5%) |
| Удаление катетера, дни | 8±1 | 8±1 |
| МИЭФ-5 | перед операцией 17,6±3,8; после 12 месяцев 15,7±3,6 | перед операцией 22,8±3,7; после 12 месяцев 20,3±3,1 |
| Частота гемотрансфузий, % | 2,5 | 2,5 |
Как видно из представленных данных, недержание мочи ассоциировано с большим объемом предстательной железы (ОШ = 3,18; CI 2,32–12,7, р = 0,001), с возрастом больше 65 лет (ОШ = 2,31; CI 1,62–5,56, р = 0,005), избы- точной массой тела (ОШ = 3,54; CI 1,56–8,32, р = 0,001), а также с курением (ОШ = 1,35; CI 1,23–3,77, р = 0,001). Указанные параметры также достоверно отличаются между собой у пациентов с недержанием мочи и у пациентов без недержания мочи (таблица 4).
Таблица 4. Клиническая характеристика пациентов с недержанием мочи в послеоперационном периоде. Результаты мультивариантной логистической регрессии
| Показатель | Недержание мочи (N = 89) | Отношение шансов | р |
| Возраст, годы* | 70,6±8,5 | ОШ = 2,31; CI 1,62–5,56 | 0,005 |
| Среднее время операции, мин. | 210±16,7 | ОШ = 1,12; CI 0,54–1,87 | 0,466 |
| Значение ПСА перед операцией, нг/мл | 9,4±3,3; <5, n 15 (16,7%); 5-10, n 56 (62,9%); >10, n 18 (20,4%) | ОШ = 0,76; CI 0,23–1,23; <5, n ОШ = 0,87; CI 0,67–1,34; 5-10, n ОШ = 0,97; CI 0,32–2,67; >10, n ОШ = 1,32; CI 0,54–1,37 | 0,344; <5, n 0,286; 5-10, n 0,056; >10, n 0,491 |
| МИЭФ-5 | 16-21, n* 12 (13,4%); 10-15, n* 34 (38,2%); 5-10, n* 43 (48,4%) | 16-21, n* ОШ = 1,32; CI 1,12–3,76; 10-15, n* ОШ = 1,11; CI 1,05–2,34; 5-10, n* ОШ = 1,67; CI 1,23–2,16 | 16-21, n* 0,040; 10-15, n* 0,032; 5-10, n* 0,087 |
| Масса тела, кг* | 106,1±7,4 | ОШ = 3,54; CI 1,56–8,32 | 0,001 |
| ИМТ* | 28,3±5,3 | ОШ = 1,67; CI 1,45–3,45 | 0,001 |
| Объём предстатель- ной железы* | 60,8±7,8 | ОШ = 3,18; CI 2,32–12,7 | 0,001 |
| Сумма баллов по Глисону, n | 3+3, 11 (12,3%); 3+4, 58 (65,1%); 4+3, 15 (16,8%); 4+4, 5 (5,8%); >4+4, 0 (0%) | 3+3, ОШ = 0,54; CI 0,21–1,65; 3+4, ОШ = 1,32; CI 0,54–3,65; 4+3, ОШ = 0,88; CI 0,21–2,87; 4+4, ОШ = 0,67; CI 0,55–1,68 | 3+3, 0,445; 3+4, 0,752; 4+3, 0,188; 4+4, 0,834 |
| Курение, n* | 67 (75,2%) | ОШ = 1,35; CI 1,23–3,77 | 0,001 |
| Кровопотеря, мл | 186,6±9,8 | ОШ = 0,76; CI 0,45–2,23 | 0,582 |
| Нервосберегающая методика | билатеральная 48 (54,1%); не выполнялась 4 (4,5%) | билатеральная ОШ = 0,93; CI 0,54–1,87; не выполнялась ОШ = 0,56; CI 0,21–3,23 | билатеральная 0,344; не выполнялась 0,298 |
| Удаление катетера, дни | 8±1 | ОШ = 0,87; CI 0,65–1,12 | 0,782 |
| МИЭФ-5 | перед операцией 19,3±3,8; после 12 месяцев 11,7±3,6 | перед операцией ОШ = 0,65; CI 0,19–3,54; после 12 месяцев ОШ = 1,23; CI 0,12–2,43 | перед операцией 0,734; после 12 месяцев 0,123 |
| Частота гемотрансфузий, % | 2,5 | ОШ = 0,54; CI 0,23–2,65 | 0,487 |
У всех пациентов после РАП была диагностирована ЭД различной степени после выполнения операции. В нашем исследовании мы условно разделили всех пациентов на две группы в зависимости от тяжести ЭД, основываясь на показателях МИЭФ-5. В первую подгруппу вошли пациенты с легкой ЭД (МИЭФ-5: 16-21) – 51 пациент (8,9%). Во вторую подгруппу вошли пациенты с выраженной и умеренной ЭД (МИЭФ-5: 5-15) – 519 человек (91,1%). Следует отметить, что не было ни одного пациента, который набрал бы по данным МИЭФ-5 больше 21-ого балла. Распределение пациентов по степени выраженности ЭД представлено на рисунке 1.
Рисунок 1. Распределение пациентов с ЭД в зависимости от суммы баллов МИЭФ-5.
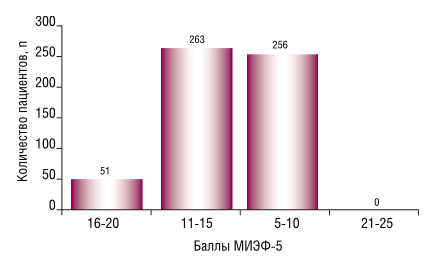
Как видно из рисунка 1, количество пациентов с умеренной ЭД составило 263 человека (46,1%), количество пациентов с выраженной ЭД составило 256 человек (44,9%). Таким образом, большинство пациентов после РАП были с умеренной или выраженной ЭД (519 пациентов, или 91,1%). Среднее значение суммы баллов по МИЭФ-5 со- ставило 11,5±3,4 после РАП спустя 12 месяцев наблюдения и лечения, что достоверно отличается от значения суммы баллов МИЭФ-5 до операции – 20,0±3,4 (р<0,05).
В нашем исследовании не было достоверной разницы между частотой выполнения билатеральной нервосберегающей простатэктомии во всех подгруппах (р>0,05). Учитывая этот факт, можно предположить, что степень выраженности ЭД у пациентов после РАП зависит от других факторов (курение и ИМТ).
В дальнейшем мы также проводили мультипараметрический регрессионный анализ с целью определения факторов, ассоциированных с тяжестью ЭД. У пациентов с легкой степенью тяжести ЭД (МИЭФ-5: 16–21) не было выявлено факторов, достоверно ассоциированных с развитием ЭД (р>0,05 во всех случаях). У пациентов со средней степенью тяжести ЭД (МИЭФ-5: 11–15) развитие ЭД было ассоциировано с курением (ОШ 1,23 CI = 1,15–1,87, р<0,05). По всем остальным параметрам ассоциации выявлено не было. Данные пациенты, у которых в послеоперационном периоде была диагностирована ЭД тяжелой степени тяжести представлены в таблице 5.
Таблица 5. Клиническая характеристика пациентов с тяжелой эректильной дисфункцией в послеоперационном периоде. Результаты мульти- вариантной логистической регрессии
| Показатель | МИЭФ-5 (256 пациентов) | Отношение шансов | р |
| Возраст, годы | 67,1±7,2 | ОШ = 1,23; CI 1,12–3,14 | 0,005 |
| Среднее время операции, мин. | 211±16,2 | ОШ = 1,32; CI 0,66–2,66 | 0,782 |
| Значение ПСА перед операцией, нг/мл | 9,4±3,5; <5, n, 39 (14,8%); 5-10, n, 191 (74,6%); >10, n, 32 (10,6%) | ОШ = 0,71; CI 0,49–1,86; <5, n, ОШ = 0,54; CI 0,32–1,66; 5-10, n, ОШ = 0,44; CI 0,22–1,94; >10, n, ОШ = 1,21; CI 0,23–1,75 | 0,498; <5, n, 0,865; 5-10, n, 0,066; >10, n, 0,387 |
| Масса тела, кг | 95,6±4,5* | ОШ = 3,45; CI 2,23–4,55 | 0,001 |
| ИМТ | 28,8±3,3 | ОШ = 2,43; CI 1,15–4,76 | 0,001 |
| Объём предстатель- ной железы* | 42,7±8,8 | ОШ = 1,12; CI 1,10–1,45 | 0,040 |
| Сумма баллов по Глисону, n | 3+3, 13 (5%); 3+4, 107 (41,8%); 4+3, 122 (47,7%); 4+4, 14 (5,5%); >4+4, 0 (0%) | 3+3, ОШ = 1,18; CI 1,12–1,75; 3+4, ОШ = 2,45; CI 1,45–3,75; 4+3, ОШ = 1,75; CI 0,32–8,34; 4+4, ОШ = 1,84; CI 0,95–2,75; >4+4, ОШ = 1,24; CI 0,35–3,76 | 3+3, 0,004; 3+4, 0,651; 4+3, 0,619; 4+4, 0,298; >4+4, 0,571 |
| Курение, n* | 145 (55,1%) | ОШ = 3,44; CI 2,45–5,89 | 0,001 |
| Кровопотеря, мл | 185,8±9,8 | ОШ = 1,14; CI 0,56–2,86 | 0,065 |
| Нервосберегающая методика | билатеральная 140 (54,7%); не выполнялась* 7 (2,7%) | билатеральная ОШ = 0,76; CI 0,45–2,23; не выполнялась* ОШ = 1,76; CI 1,45–2,23 | билатеральная 0,582; не выполнялась* 0,004 |
| Удаление катетера, дни | 8±1 | ОШ = 1,12; CI 1,04–2,65 | 0,565 |
| Частота гемотрансфузий, % | 2,6 | ОШ = 0,54; CI 0,33–1,23 | 0,312 |
Как видно из данных таблицы 5, ЭД тяжелой степени, ассоциирована с избыточной массой тела (ОШ = 3,45; CI 2,23–4,55, p<0,05); объёмом предстательной железы (ОШ = 1,12; CI 1,10–1,45, p<0,05), курением (ОШ = 3,44 CI 2,45–5,89, p<0,05). Отсутствие выполнения нервосберегающей методики было ассоциировано также с развитием тяжелой ЭД (ОШ = 1,76; CI 1,45–2,23, р<0,05) в отличие от легкой и средней степени тяжести ЭД, где таких ассоциаций не было.
Заключение
Таким образом, недержание мочи и эректильная дисфункция – распространенные осложнения РАП, требующие коррекции в послеоперационном периоде. На основании представленного анализа можно сделать вывод, что ЭД ассоциирована с избыточным весом (ИМТ больше 25), курением, объемом предстательной железы больше 45 см3. Недержание мочи также ассоциировано еще и с возрастом больше 65 лет. Предоперационная подготовка пациента с РПЖ перед РАП должна обязательно включать в себя действия и рекомендации, направленные на снижение вероятности развития вышеуказанных осложнений.


-2x.jpg)






