robot-davinci.ru
Интернет-портал для поиска
информации, хирургов и новостей
в сфере роботической хирургии
База специалистов роботической хирургии
Последние отзывы пациентов
Произошло необыкновенное чудо, по другому назвать не могу. Мы попали в Московский урологический центр! 25.03.2024 года проведена сложная роботическая операция. Оперировал академик Д. Ю. Пушкарь. На второй день можно вставать и понемножку ходить. Ровно через неделю выписка. Все на высшем уровне. Комфортная, уютная обстановка, дружелюбная атмосфера, человеческое отношение к пациентам, доброжелательный медперсонал, необыкновенные доктора и уникальный, креативный руководитель! Мы такого отношения и внимания не видели нигде! Дмитрий Юрьевич Пушкарь, Александр Викторович Говоров, Константин Борисович Колонтарев, Александр Олегович Васильев и вся команда Московского урологического центра, низкий Вам поклон и благодарность за то, что вы делаете! Спасибо огромное за ваши добрые сердца и золотые руки!
Немного истории.
У моего брата диагностировали рак ПЖ. Знакомый доктор-хирург посоветовал: -Оперировать только у Пушкаря.
-Как к нему попасть?
-Ищите в интернете!
Начали искать. Оказалось, что Пушкарь Д. Ю. - главный уролог МЗ РФ. Мечты о том, что к нему можно попасть мгновенно развеялись, но надежда попасть в МУЦ не покидала. Позвонили в колл-центр больницы им.
С. П. Боткина, записались на консультацию. Две недели до консультации искали в интернете хоть какую-нибудь информацию. Посмотрели все передачи о здоровье с участием Д. Ю. Пушкаря, его коллег и пациентов, прооперированых на роботе. Совершенно случайно нашли на ютубе канал Дмитрия Покревского, на котором он подробно рассказывает свою историю лечения рака ПЖ. Его оперировали на роботе да Винчи в Сеченовском университете. Написали Дмитрию. Он посоветовал сайт «робот да Винчи в России». Через этот сайт обратились, отослав все обследования, к Д. Ю. Пушкарю. На третий день нам позвонил профессор А. В. Говоров и сказал:
- Мы вас ждём!
20 февраля - консультация, где стало совершенно ясно, что лучше не бывает! Спасибо за то, что вы есть! ❤️
Людмила
Блестящий хирург, врач от Бога! Прекрасный, добрый и внимательный доктор с золотыми руками. Игорь Сергеевич, огромная благодарность Вам от Людмилы Рудиковны. Крепкого Вам здоровья и успехов во всём!
Благодарю своего врача, врача с большой буквы, профессора Безрукова Евгения Алексеевича - специалист экстра класса. В свои 62 года думал, что подобная проблема может произойти с кем угодно, но не со мной. Никогда не обследовался и не был на консультациях у уролога, но с женой поехав в санаторий пришлось сдать анализы и хорошо, что взяли анализ крови на ПСА, который был повышен. Поискав в просторах интернета по отзывам нашел Безрукова Евгения Алексеевичем, которому доверился с первой консультации.Уже через неделю мне сделали фьюжн биопсию простаты, по результатам которой выявили ацинарную аденокрациному со степенью поражения в 8 вколах из 24, Глисон 6 баллов. Сначала очень переживал, но на прием к Евгению Алексеевичу приехал с женой и дочкой. Профессор очень внимательно изучив все данные, результаты МРТ, ПСА и заключение биопсии, так же все результаты терапевтических обследований внушил спокойствие, поддержка колоссальная. С учетом моего достаточно молодого возраста мне очень важно было оставаться активным и иметь возможность заниматься повседневными заботами. У меня 4 внуков с которыми я очень много провожу время, работа требующая много ходьбы, да и молодая жена на 20 лет младше. Предложена была операция на роботе Да Винчи. Через месяц после биопсии уже провели роботическую простатэктомию. Операция прошла очень легко благодаря анестезиологической бригаде, спасибо большое анестезиологу Лапкиной Ирине Владимировне, очень деликатная, грамотная и внимательная доктор. В палату меня перевели уже через 6 часов после операции и сам профессор настоял, что бы уже вечером я вставал с койки и расхаживал по палате. Всего 5 дней в клинике, а такого внимания не ожидал получить, как в стенах Сеченовского Университета. Восстановился быстро, после выписки назначили лечение, всего неделю был на больничном. И что имеем сейчас: удержание мочи восстановилось в полном объеме, эрекция возникает при приеме лекарств и уже через месяц после операции смог с женой провести досуг, а с внуками так же провожу много времени, но немного ограничен в физических нагрузках из-за раннего срока после операции, но думаю и эти моменты пройдут достаточно быстро. Огромная благодарность Евгению Алексеевичу, долгих лет жизни и плодотворной работы вам и вашей команде профессионалов
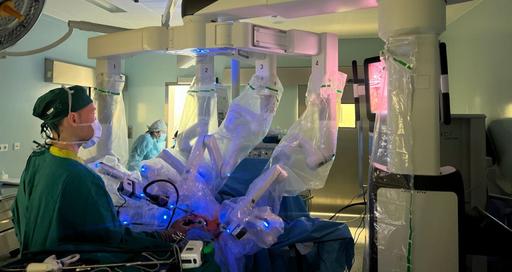
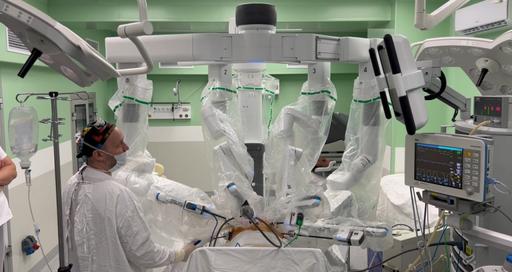
Все о роботической системе da Vinci
Особенности робота, преимущества операций
Хирургия da Vinci – эволюционно новый этап развития малоинвазивной хирургии, прежде всего, в лечении онкологии. Система совмещает сразу несколько передовых технологий, что позволяет минимизировать риски и повысить эффективность лечения.
Направления роботической хирургии
Абдоминальная хирургия
Гинекология
Кардиохирургия
Колопроктология
Торакальная хирургия
Урология
Эндокринология
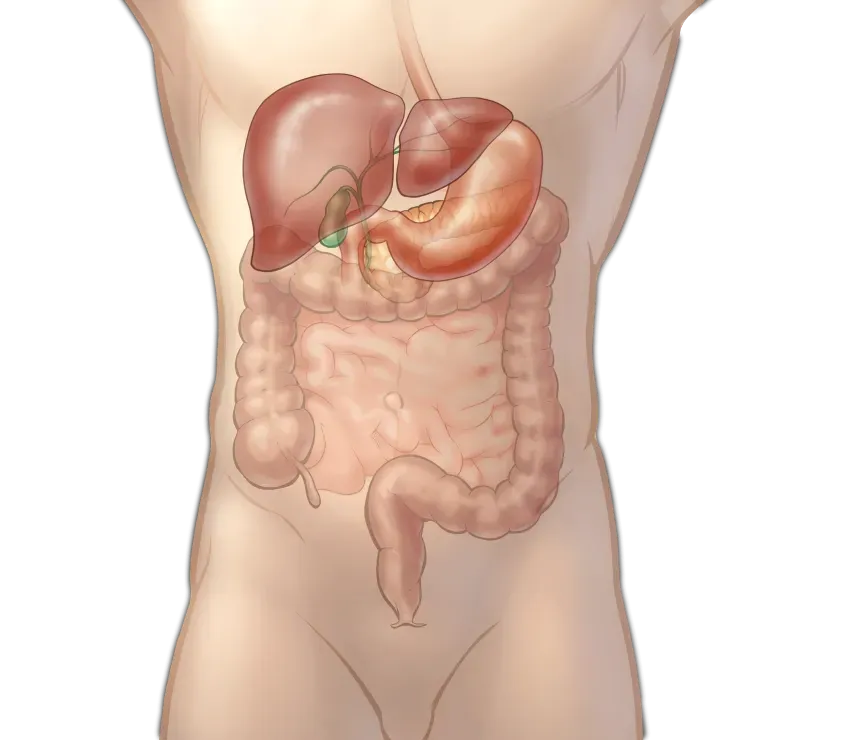
Роботическая хирургия
в абдоминальной хирургии Роботическая хирургия
в абдоминальной хирургии Абдоминальная хирургия – это область медицины, специализирующаяся на оперативном лечении болезней и травм органов пищеварительного тракта, забрюшинного пространства и стенок брюшной полости.
Роботическая хирургия
в гинекологии Роботическая хирургия
в гинекологии Гинекология — отрасль медицины, изучающая заболевания женской репродуктивной системы (органы — матка, яичники, маточные трубы, шейка матки и влагалище).
Роботическая хирургия
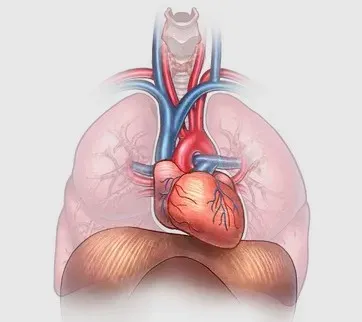
в кардиохирургии Роботическая хирургия
в кардиохирургии Сердечно-сосудистая хирургия (или кардиохирургия) – это область хирургии и кардиологии, специализирующаяся на патологиях сердечно-сосудистой системы.
Заболевания
Роботическая хирургия
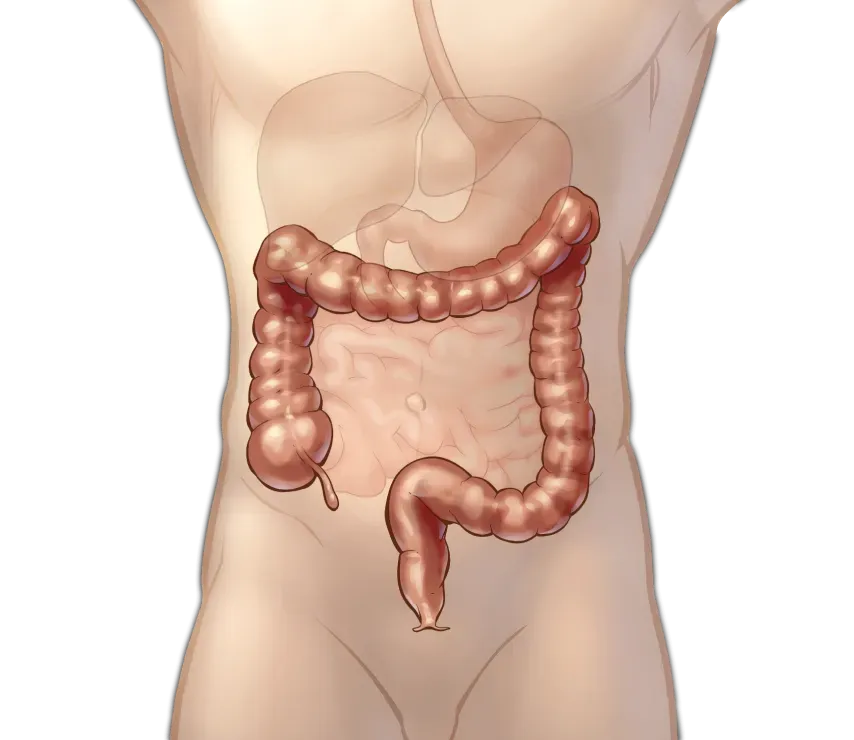
в колоректальной хирургии Роботическая хирургия
в колоректальной хирургии Колоректальная хирургия (также известна как колопроктология) — раздел хирургии, связанный с хирургическими заболеваниями ободочной кишки, прямой кишки и анального канала. Заболевания колоректальной системы достаточно сильно распространены в России.
Заболевания
Роботическая хирургия
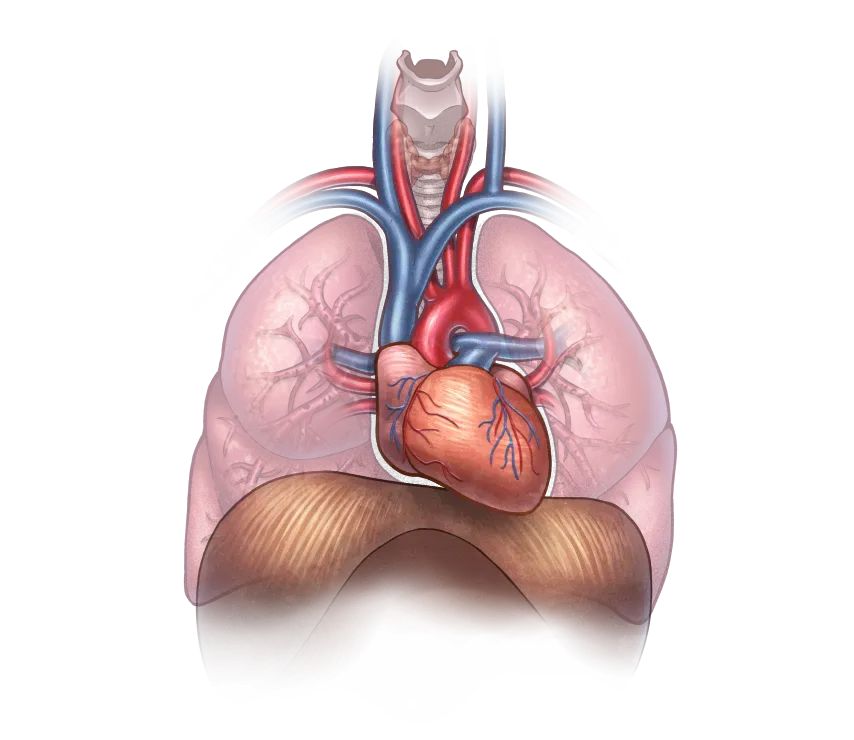
в торакальной хирургии Роботическая хирургия
в торакальной хирургии К торакальной хирургии относятся заболевания и травмы грудной клетки и ее органов, за исключением сердца и аорты. Заболевания грудной клетки включают болезни, легких, пищевод , трахею, органы средостения и др.
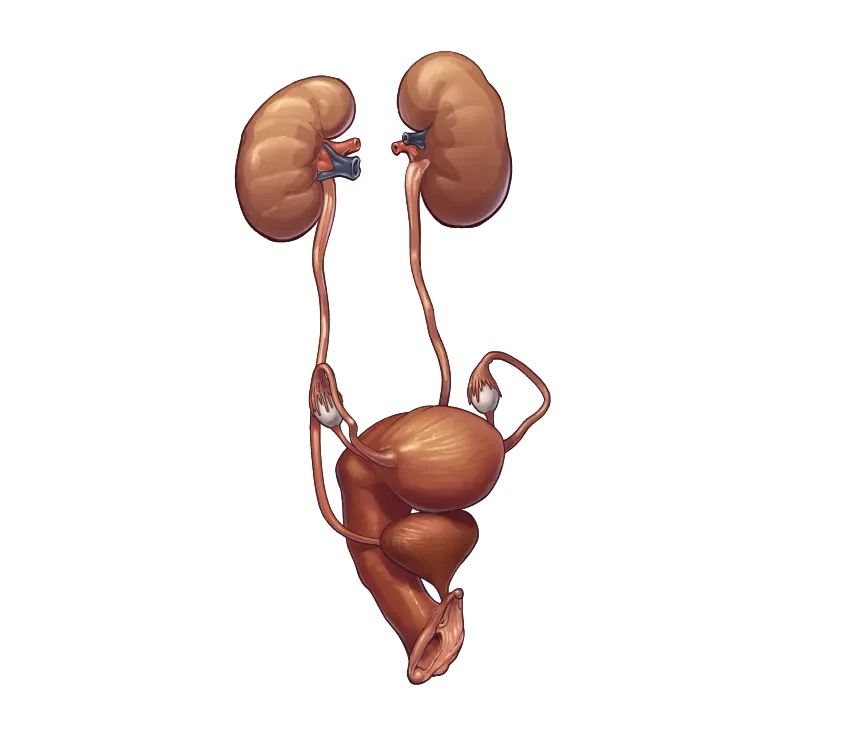
Роботическая хирургия
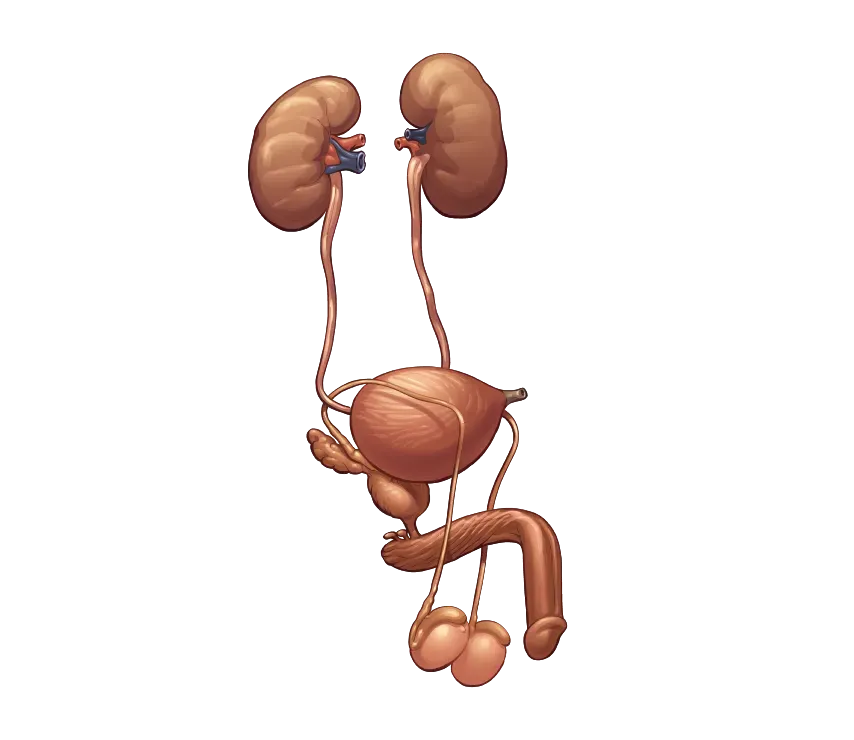
в урологии Роботическая хирургия
в урологии Урология занимается лечением нарушений и воспалений органов мочеполовой системы: мочеиспускательной системы (мочеточники и мочеиспускательный канал), почек, наружных половых органов, предстательной железы.
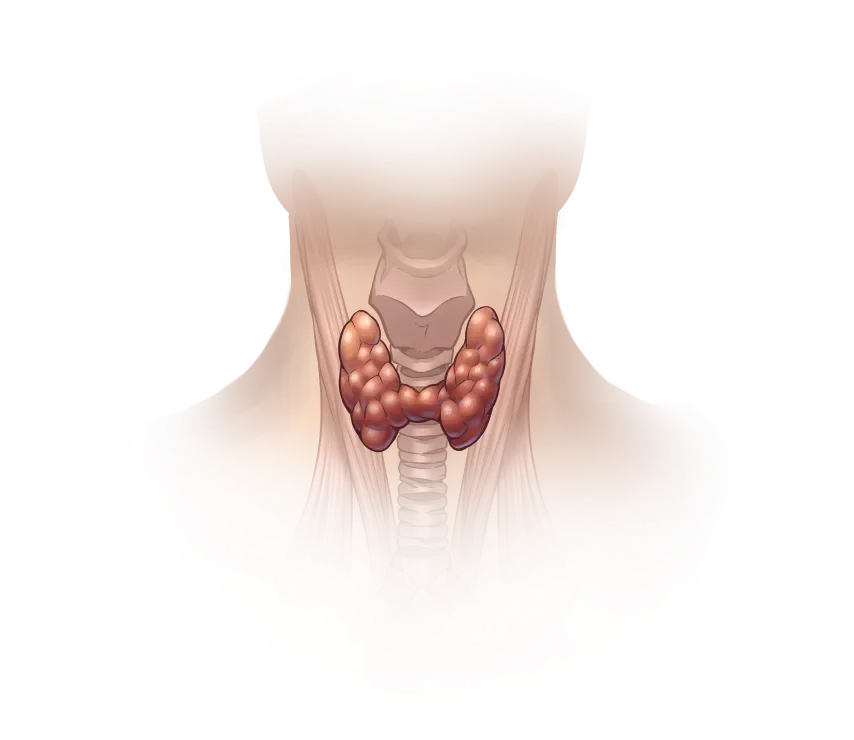
Роботическая хирургия
в эндокринной хирургии Роботическая хирургия
в эндокринной хирургии Эндокринология — это отрасль медицины, занимающаяся диагностикой, лечением и предупреждением развития заболеваний, связанных с нарушениями эндокринной системы.
Произошло необыкновенное чудо, по другому назвать не могу. Мы попали в Московский урологический центр! 25.03.2024 года проведена сложная роботическая операция. Оперировал академик Д. Ю. Пушкарь. На второй день можно вставать и понемножку ходить. Ровно через неделю выписка. Все на высшем уровне. Комфортная, уютная обстановка, дружелюбная атмосфера, человеческое отношение к пациентам, доброжелательный медперсонал, необыкновенные доктора и уникальный, креативный руководитель! Мы такого отношения и внимания не видели нигде! Дмитрий Юрьевич Пушкарь, Александр Викторович Говоров, Константин Борисович Колонтарев, Александр Олегович Васильев и вся команда Московского урологического центра, низкий Вам поклон и благодарность за то, что вы делаете! Спасибо огромное за ваши добрые сердца и золотые руки!
Немного истории.
У моего брата диагностировали рак ПЖ. Знакомый доктор-хирург посоветовал: -Оперировать только у Пушкаря.
-Как к нему попасть?
-Ищите в интернете!
Начали искать. Оказалось, что Пушкарь Д. Ю. - главный уролог МЗ РФ. Мечты о том, что к нему можно попасть мгновенно развеялись, но надежда попасть в МУЦ не покидала. Позвонили в колл-центр больницы им.
С. П. Боткина, записались на консультацию. Две недели до консультации искали в интернете хоть какую-нибудь информацию. Посмотрели все передачи о здоровье с участием Д. Ю. Пушкаря, его коллег и пациентов, прооперированых на роботе. Совершенно случайно нашли на ютубе канал Дмитрия Покревского, на котором он подробно рассказывает свою историю лечения рака ПЖ. Его оперировали на роботе да Винчи в Сеченовском университете. Написали Дмитрию. Он посоветовал сайт «робот да Винчи в России». Через этот сайт обратились, отослав все обследования, к Д. Ю. Пушкарю. На третий день нам позвонил профессор А. В. Говоров и сказал:
- Мы вас ждём!
20 февраля - консультация, где стало совершенно ясно, что лучше не бывает! Спасибо за то, что вы есть! ❤️
Людмила
Пушкарь Дмитрий Юрьевич
Онкоуролог